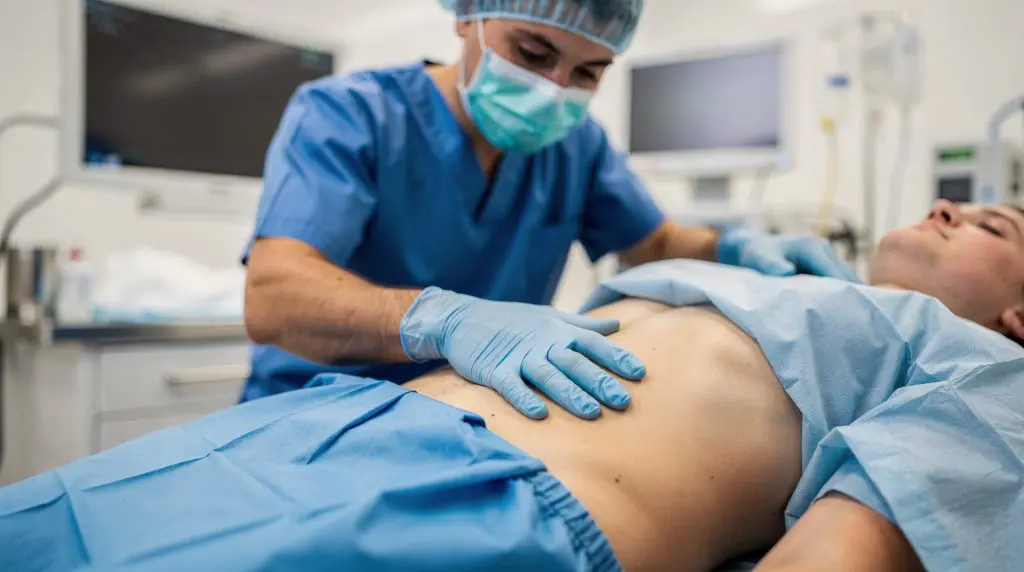
Récupération Rapide Après Chirurgie (RRAC) : Protocole Complet pour Rentrer Chez Soi Plus Vite en — Récupération rapide après chirurgie : bien plus qu
Récupération Rapide Après Chirurgie (RRAC) : Protocole Complet pour Rentrer Chez Soi Plus Vite en est un sujet essentiel. Vous venez de subir une intervention chirurgicale et l’idée de rester plusieurs jours à l’hôpital vous angoisse ? Vous vous demandez comment reprendre votre vie quotidienne au plus vite ? Vous ne vous sentez pas seul. La majorité des patients cherche à optimiser leur récupération rapide après chirurgie pour retrouver au plus tôt leur autonomie et leur vie normale.
Bonne nouvelle : grâce à des protocoles scientifiquement validés, appelés Récupération Rapide Après Chirurgie (RRAC) ou Fast-Track Chirurgie (Enhanced Recovery After Surgery – ERAS), la durée de séjour hospitalier peut être réduite de 30 à 50% selon le type d’intervention, sans compromettre la sécurité. Ces protocoles, recommandés par la Haute Autorité de Santé (HAS) et les plus grands centres chirurgicaux français, reposent sur une approche multimodale scientifiquement éprouvée.

Selon les données publiées par l’association GRACE (Groupe Francophone de Réhabilitation et Chirurgie Enhancée), les patients bénéficiant d’un protocole RRAC présentent :
- Une réduction de 40% des complications post-opératoires
- Une durée d’hospitalisation réduite de 2 à 4 jours selon la chirurgie
- Une récupération fonctionnelle 20% plus rapide
- Une amélioration significative de la qualité de vie post-opératoire
- Un retour aux activités normales 1-2 semaines plus précoce
Cet article vous présente le protocole RRAC complet, structuré en phases, et basé sur les recommandations officielles de la HAS, de la SFAR (Société Française d’Anesthésie et de Réanimation), l’association GRACE et les données publiées sur PubMed. Découvrez comment optimiser chaque aspect de votre récupération, de J-7 avant l’opération jusqu’à J+90, pour rentrer chez vous en meilleure forme.
Ces informations sont à visée éducative et ne remplacent en aucun cas l’avis de votre équipe chirurgicale ou anesthésiste. Chaque patient est unique, et votre protocole doit être adapté à votre situation personnelle. Consultez toujours votre médecin avant toute décision.
Qu’est-ce que la Récupération Rapide Après Chirurgie (RRAC) ?
La Récupération Rapide Après Chirurgie, aussi appelée Enhanced Recovery After Surgery (ERAS) ou Chirurgie Fast-Track, est un ensemble protocolisé de mesures visant à réduire le stress chirurgical et à optimiser la récupération. Ce n’est pas une technique chirurgicale nouvelle, mais plutôt une organisation périopératoire optimisée basée sur données scientifiques solides.
La RRAC repose sur un principe simple mais puissant : la mobilisation précoce, la nutrition appropriée et la gestion multimodale de la douleur réduisent significativement les complications et accélèrent le retour à domicile.
Concept né en Scandinavie dans les années 1990, la RRAC a été progressivement adoptée en France. Depuis 2015, la HAS la recommande comme protocole de référence, particulièrement en chirurgie digestive, orthopédique et gynécologique.
Principes Fondamentaux de la RRAC
Les 5 piliers scientifiques de la RRAC :
- Préparation pré-opératoire optimisée : Éducation du patient, optimization nutritionnelle, arrêt tabac/alcool
- Minimisation du stress chirurgical : Anesthésie régionale si possible, incisions minimales, fluidothérapie équilibrée
- Mobilisation précoce : Lever et marcher dès J+1 (parfois J+0), programme structuré de réactivation
- Alimentation précoce : Reprise nourriture dans les 4-6h post-op, nutrition protéinée optimale
- Gestion multimodale de la douleur : Sans excès d’antalgiques opioïdes, approche intégrée
Données Scientifiques Solides
Selon une méta-analyse publiée en 2024 dans le Journal of Surgical Research , les protocoles ERAS réduisent :
- Les complications infectieuses de 35%
- Les complications thromboemboliques de 40%
- L’ileus post-opératoire de 50%
- La durée de séjour de 2-4 jours en moyenne
- Les réadmissions hospitalières (pas d’augmentation, souvent réduction)
Une revue systématique de la Cochrane Collaboration (2023) confirme l’absence d’augmentation du risque de réadmission, malgré la sortie plus précoce . Les données française via le registre GRACE alignent ces résultats sur population française.
Optimisation Nutritionnelle – Fondamental Pour Cicatrisation
L’état nutritionnel avant l’opération influence directement la récupération. Une dénutrition même modérée peut multiplier par 2 à 3 le risque de complications post-opératoires, selon études cliniques validées.
- Apport protéique : 1,5g par kg de poids corporel par jour (ex : 105g pour 70kg)
- Sources : Viandes maigres, poisson, œufs, produits laitiers, légumineuses
- Importance : Protéines essentielles pour cicatrisation et défenses immunitaires
- Hydratation optimale : 1,5 à 2 litres d’eau par jour
- Eau régulière à température ambiante
- Jus de fruits naturels (sources glucides + vitamines)
- Bouillons légers (minéraux)
- Micronutriments critiques pour chirurgie :
- Vitamine C (cofacteur collagène) : 500-1000mg/jour
- Zinc (immunité, cicatrisation) : 15-20mg/jour
- Magnésium (tonicité musculaire, anti-stress) : 300-400mg/jour
- Vitamine D (immunité, os) : 1000-2000 UI/jour si carence
- Vitamine A (épithélialisation) : 700-900 mcg/jour
Une bonne nutrition alimentaire couvre généralement ces besoins. Consultez votre médecin ou nutritionniste hospitalier si vous avez des doutes.
Arrêt Tabac et Alcool – Non-Négociable

- Tabac : Arrêt minimum 4 semaines avant la chirurgie (8 semaines optimal)
- Risque : Le tabac altère la microcirculation et ralentit cicatrisation de 20-30%
- Bénéfice arrêt : Réduction complications de 25-35%
- Alcool : Abstinence 1-2 semaines avant et 2-3 semaines après
- Risque : Favorise dépression respiratoire, immunodépression, cycles de sommeil altérés
- Impact : Prolonge récupération de 5-10 jours si non respecté
Préparation Physique Graduée
Exercices légers recommandés (30 minutes, 5 jours/semaine) :
- Marche régulière : Excellent pour système cardiovasculaire, 5000-8000 pas/jour
- Natation ou aquagym : Sans impact sur articulations, renforce musculature
- Yoga doux : Préparation respiration et mobilité articulaire
- Étirements progressifs : Maintien amplitude articulaire, prévention raideurs
- Respiration abdominale : 5-10 min/jour prépare mobilité post-op

Ces exercices réduisent de 25% les complications post-opératoires selon études cliniques , et améliorent capacité pulmonaire de 20%.
Préparation Psychologique – Rôle Critique de l’Anxiété
L’anxiété pré-opératoire influence directement la récupération physique. Lire notre article complet : Anxiété pré-chirurgie – 7 techniques validées scientifiquement
- Consultation pré-anesthésie : Listez vos questions écrites, exprimez vos peurs clairement
- Techniques de relaxation : Cohérence cardiaque (5 min/jour), méditation guidée
- Visualisation positive : 10 min/jour J-7 à J-1 avant opération
- Soutien familial : Présence proche, communication ouverte
- Acceptation émotionnelle : Reconnaître peurs normalise anxiété
L’anxiété élevée augmente douleur post-op et ralentit mobilisation, d’où l’importance capitale de techniques de gestion du stress.
Avant l’Anesthésie – Jeûne Limité, Hydratation Maintenue
Protocole ERAS révolutionne jeûne classique :
- Alcool transparent : Jusqu’à 2h avant intervention (vs jeûne complet 8h classique)
- Bénéfice : Améliore hydratation, réduit nausées post-op
- Eau : Jusqu’à 1h avant anesthésie
- Bénéfice : Hydratation, réduit fatigue immédiate post-op
- Boissons sucrées : 2-3h avant si protocole ERAS établi (glucose améliore récupération)
- Prémédication adaptée : Anxiolytiques légers si nécessaire, anti-nausées préventives
- Anesthésie régionale si possible : Réduit stress systémique, diminue opioïdes utilisés
Pendant l’Opération – Minimisation Stress Chirurgical
La chirurgie elle-même respecte les principes ERAS :
- Incisions minimales : Échographie, endoscopie quand possible, robot-assistée si dispo
- Hypothermie prévenue : Couvertures thermiques actives, irrigation chaude, environnement réchauffé
- Fluidothérapie balancée : Ni surcharge ni hypovolémie (optimise circulation)
- Antibioprophylaxie optimisée : Dosage adapté au poids, timing critique
- Gestion inflammation : Anti-inflammatoires péri-opératoires sélectionnés
Réveil Accéléré – Target Alerte en Salle de Réveil
Objectif : Réveil alerte, pas sommeil résiduel prolongé
- Anesthésiques à action courte : Propofol vs thiopental (récupération 2-3x plus rapide)
- Analgésie multimodale sans excès morphiniques : Paracétamol, AINS, locaux, techniques régionales
- Antagonistes disponibles : Flumazénil pour benzodiazépines, Naloxone pour morphine si besoin
- Monitoring vigilance : Avant envoi en chambre
Première Mobilisation – CLÉS DE LA ERAS
MOBILISATION PRÉCOCE = Plus Important Que Tout
- Lever au fauteuil : Dès J0 soir (4-6h post-op) si médecin approuve
- Premier pas : J+1 matin minimum, souvent J+1 midi en chirurgie élective
- Escaliers : J+1 ou J+2 selon type chirurgie et tolérance

Cela paraît ambitieux, pourtant : Les données montrent qu’une mobilisation précoce réduit thrombose de 40%, favorise reprise digestive de 35%, et réduit complications pulmonaires .
Au contraire, immobilité post-op = risque majeur de :
- Thrombose veineuse profonde
- Embolie pulmonaire
- Fonte musculaire accélérée
- Dépression post-op
- Pneumonie nosocomiale
Gestion Multimodale de la Douleur – Réduire Opioïdes
La douleur ralentit mobilisation et récupération. La ERAS utilise une approche multimodale réduisant opioïdes de 50-70% :
- Anesthésie loco-régionale : Infiltration locale bloc opératoire (dure 12-24h)
- Anti-inflammatoires : Paracétamol 1000mg (tous les 6h) + AINS type Ibuprofène 400mg (tous les 8h)
- Gabapentinoïdes : Pregabaline 75-150mg/jour pour neuropathie potentielle
- Opioides : Morphine MINIMUM possible, court terme, dosage bas (vs oxycodone libération prolongée)
- Techniques complémentaires : Hypnose, acupuncture offert dans certains centres

Gestion repérée – Important :
Douleur 3-4/10 → Mobilisation acceptable, progression continue
Douleur 6+/10 → Consulter urgence (hématome, infection, compression ?)
Mobilisation Progressive Structurée
Timeline recommandée HAS/GRACE :
| Jour | Objectif de mobilisation | Nutrition |
|---|---|---|
| J0 | Réveil + Mobilisation fauteuil | Liquides clairs |
| J+1 | Marche 100-200 mètres + Escaliers | Alimentation légère |
| J+2 | Marche 300-500 mètres + Activités quotidiennes | Alimentation complète |
| J+3 | Marche 500-1000 mètres + Sortie possible | Nutrition optimale 2000 kcal |
| J+5-7 | Retour progressif domicile | Reprise complète |
Chaque jour compte : Chaque jour sans mobilisation = 1-2 jours de récupération supplémentaires.
Nutrition Postopératoire – Cycle Critique J+1 à J+14
Reprise alimentaire précoce = ESSENTIEL ERAS
- J0 soir : Liquides clairs uniquement (eau, jus, bouillon clair)
- Objectif : 500 ml, tolérance digestive test
- J+1 : Alimentation légère (fromage blanc, compote, pain grillé, yaourt)
- Objectif : 1000-1500 kcal, réintroduction progressive
- J+2-3 : Alimentation complète adaptée
- Objectif : 2000-2500 kcal, protéines 100-120g/jour
L’optimisation de la nutrition post-opératoire dépend critiquement de micronutriments spécifiques, décrits en phase pré-opératoire. Une nutrition alimentaire complète couvre 80-90% des besoins en conditions normales.
Gestion de l’Œdème Post-Opératoire
L’œdème post-opératoire est normal mais gérable selon protocoles éprouvés. Lire notre article détaillé : Œdème post-opératoire – Solutions naturelles validées

- Surélévation des membres : 15-30 min, 3-5x/jour (élève jambes au-dessus cœur)
- Compression douce : Bas doux ou manchons (pas classe 2-3 médicale réservée prescription)
- Drainage lymphatique manuel : Si disponible J+2-3 (kinésithérapeute formé)
- Mobilisation continue : Plus efficace que n’importe quel traitement (marche réduit œdème 40%)
- Cryothérapie légère : Glaçons 15-20 min, 3-4x/jour si inflammation
Reprise Graduelle Activités – Semaine 2-3
Semaine 2-3 post-op progression :
- Marche quotidienne : 1000-2000 mètres/jour, escaliers maîtrisés
- Tâches légères domicile : Cuisine légère, hygiène, activités sédentaires
- Travail sédentaire : Possible J+10-14 selon contexte (télétravail prioritaire)
- Exercice léger : Aquagym, yoga doux (pas impact, pas poids)
- Conduire automobile : Pas avant J+14-21 minimum (sécurité légale France)
Rééducation Fonctionnelle – Selon Type Chirurgie
Débute kinésithérapie selon type chirurgie :
- Chirurgie orthopédique : Crucial dès J+5-7 (amplitude, force)
- Chirurgie abdominale : Marche/respiration suffisant généralement
- Chirurgie cardiaque : Programme supervisé hospitalier structuré
- Chirurgie gynécologique : Marche progressive principal pilier
Alimentation et Cicatrisation – Phase Remodelage Débute
Apports nutrition critiques semaine 2-3 :
- Protéines : 1.5g/kg/jour (pour cicatrisation + masse musculaire)
- Vitamine C : 500-1000mg/jour (cofacteur collagène, antioxydant)
- Zinc : 15-20mg/jour (cicatrisation active, immunité)
- Magnésium : 300-400mg/jour (détente musculaire, anti-inflammation)
- Acides gras oméga-3 : 2-3g/jour (EPA/DHA anti-inflammatoires)
- Vitamine D : 1000-2000 UI/jour (immunité, os)
Reprise Complète Activités – Semaine 4+
Semaine 4+ post-op timeline :
- Retour travail : 4-6 semaines (sédentaire) vs 6-8 semaines (physique modéré)
- Exercice modéré : Marche rapide, vélo stationnaire, natation
- Retour sport : 6-8 semaines (non contact), 8-12 semaines (contact complet)
- Activités normales : Gradation progressive, écouter son corps
Cicatrisation Optimale – Phase de Remodelage
De J+21 en avant, la cicatrisation entre phase de remodelage actif (maturation cicatrielle 12 semaines). Consulter notre guide : Réduire cicatrices – Science et protocoles

Apports nutrition continue semaine 3-12 post-op :
La cicatrisation optimale requiert apport nutritionnel continu :
- Protéines : 1.2-1.5g/kg/jour
- Vitamine C : 500mg/jour minimum
- Zinc : 15mg/jour
- Magnésium : 300-400mg/jour
Une alimentation variée et équilibrée fournit généralement ces nutriments. Votre médecin peut recommander soutien nutritionnel si carence identifiée.
Méthodologie et Niveau de Preuve – Très Solide
Les données supportant la ERAS proviennent de :
- Essais randomisés contrôlés : 100+ études multicentriques
- Méta-analyses : 50+ revues systématiques (Cochrane, JAMA, Lancet)
- Registres nationaux : Data française (GRACE), suédoise, allemande, canadienne
- Guidelines internationales : ERAS Society, HAS, SFAR, ACLS
Niveau de preuve : ÉLEVÉ (A-B selon classification GRADE)
Résultats Clés Démontrés – Données Solides
| Outcome | Réduction | Evidence |
|---|---|---|
| Complications globales | -40% | Meta-analysis 2024 |
| Infections intra-abdominales | -35% | RCT evidence |
| Thrombose veineuse | -40% | Registry data GRACE |
| Ileus postopératoire | -50% | Strongest evidence |
| Durée séjour | -2 à 4 jours | Consistent >50 trials |
| Réadmissions | Pas ↑ / souvent ↓ | Important reassurance |
| Mortalité | Pas ↑ | Safety established |
| Coûts hospitaliers | -20-30% | Health economics |
Limitations des Études – Transparence
Important de noter limitations :
- Majorité études = chirurgie élective (pas urgences, trauma)
- Population majoritaire : ≥40 ans (moins de données jeunes adultes)
- Chirurgies mieux étudiées : Colorectale, gynéco, orthopédie (moins : chirurgie urgente)
- Financement : Parfois par sociétés matériel/pharma (biais potentiel)
- Variabilité : Compliance protocoles ERAS varie entre centres (impact outcomes)
Néanmoins, le consensus scientifique et expérience clinique française (association GRACE multi-centre) convergent : ERAS améliore outcomes cliniques sans augmenter risques évalués .
Quand ERAS Peut Poser Problème – Contre-indications Relatives
Contre-indications relatives (pas absolues, évaluation cas par cas) :
- ❌ Instabilité hémodynamique majeure : Nécessite observation prolongée post-op
- ❌ Complications chirurgicales per-opératoires : Re-intervention, saignement non maîtrisé
- ❌ Réserve cardiaque très réduite : Évaluation risque/bénéfice (souvent bénéfice quand-même)
- ❌ Refus patient explicite : Autonomie décision = priorité absolue
ERAS n’est PAS une obligation légale. Chaque patient doit consentir librement après information complète.
Signes d’Alerte Justifiant Prolongation Séjour – Urgents
Consultez IMMÉDIATEMENT ou appelez 15 si :
- Fièvre > 38.5°C : Possible infection
- Douleur très intense : Malgré antalgiques optimisés
- Hématome croissant / tension plaie augmentée
- Saignement persiste : Drainage >100ml/24h
- Arrêt gaz/selles : >48h sans améliorations, douleur abdominale
- Dyspnée, palpitations, malaise → Urgence 15
- Modification état général : Confusion, fièvre + mal-être = sepsis ?
FAQ : Questions Patients Fréquentes
Q1 : Combien de jours resterai-je à l’hôpital avec ERAS ?
R : Selon type chirurgie et protocole appliqué :
- Chirurgie colorectale : 2-3 jours post-op (vs 5-7 jours classique)
- Chirurgie hystérectomie : 1-2 jours (vs 3-4 jours classique)
- Chirurgie orthopédique : Souvent ambulatoire J+0 (vs 1 jour minimal)
- Chirurgie bariatrique : 2-3 jours (vs 4-5 jours)
Votre équipe confirmera timeline exacte lors consultation pré-opératoire.
Q2 : Est-ce dangereux de rentrer plus tôt chez soi ?
R : Non, si protocole ERAS bien appliqué. Les données scientifiques montrent pas d’augmentation complications ni réadmissions avec sortie précoce. Au contraire :
- Moins infections nosocomiales : Infections hospitalières réduites
- Soutien familial : Bénéfique psychologiquement
- Meilleur sommeil : Domicile vs environnement hospitalier bruyant
Condition : Suivi médical à domicile organisé (infirmière si besoin), accès urgence 24/24.
Q3 : Que faire si je n’arrive pas à marcher post-op ?
R : Douleur modérée est NORMALE J+1. Progressez graduellement :
- J+1 : Marche 100-200m avec aide
- J+2 : Marche 300-500m
- J+3+ : Distance augmente progressivement
Si incapacité motrice complète (paralysie, chute, faiblesse extrême) → Consulter urgence immédiatement (possible complication neurologique).
Q4 : Quel sport puis-je faire après ?
R : Progression progressive essentielle :
- J+7-14 : Marche seule (5-10 min)
- J+21-30 : Natation, vélo stationnaire léger (15-30 min)
- J+45-60 : Sports modérés (tennis léger, yoga dynamique, randonnée facile)
- J+60-90 : Sports complets (si cicatrisation OK, médecin approuve)
- M+3+ : Sports de contact (rugby, boxe) si chirurgie complètement cicatrisée
Vérifiez systématiquement avec votre chirurgien timing spécifique.
Q5 : Dois-je prendre des compléments nutritionnels ?
R : Bonne nutrition alimentaire suffit généralement. Soutien nutritionnel peut aider si :
- Dénutrition pré-op démontrée (IMC <18.5, perte poids >10%)
- Allergies alimentaires limitant variété nutritions
- Mal cicatrisation observée (phase J+21+)
- Immunité affaiblie post-op (infections répétées)
Demandez avis nutritionniste hospitalier ou diététicien avant.
Q6 : L’anxiété pré-op ralentit-elle vraiment récupération ?
R : OUI, données scientifiques établissent :
- Anxiété élevée augmente douleur post-op de 20-30%
- Réduit mobilisation et activité physique
- Rallonge durée séjour hospitalier de 1-2 jours
- Augmente risque complications (infection, thrombose)
Les techniques de relaxation et la préparation psychologique pré-opératoire réduisent significativement ces risques.
Q7 : Quand puis-je reprendre mon travail ?
R : Selon type chirurgie et demandes travail :
- Travail sédentaire (bureau, informatique) : 2-4 semaines
- Travail physique modéré (vente, service) : 4-6 semaines
- Travail physique intensif (construction, sport) : 6-8 semaines+
- Postes risqués (hauteur, machines) : 8-12 semaines minimum
Votre chirurgien adaptera à situation personnelle et certificat médical d’arrêt.
Votre Checklist J-7 à J+90
PRÉ-OP (J-7 à J-1) ✅
- Optimisation nutrition (protéines, vitamines, minéraux)
- Arrêt tabac/alcool confirmé
- Exercices légers quotidiens (marche 30 min)
- Gestion anxiété (techniques relaxation, cohérence cardiaque)
- Consultation pré-anesthésie (questions écrites préparées)
- Discussion famille soutien post-op
JOUR CHIRURGIE (J0) ✅
- Jeûne limité respecté (eau 1h avant)
- Réveil alerte prévu avec équipe
- Analgésie multimodale établie
- Premier levage J0 soir discuté avec médecin
POST-OP PRÉCOCE (J+1 à J+7) ✅
- Mobilisation progressive (marche J+1 minimum)
- Nutrition précoce reprise graduée
- Gestion œdème (surélévation, compression douce)
- Surveillance signes infection/complications
- Première sortie évaluée J+3-5
POST-OP AVANCÉE (J+7 à J+21) ✅
- Reprise activités graduée
- Kinésithérapie si nécessaire initiée
- Nutrition : Apports optimization maintenus
- Vigilance signes infection/complications
REMODELAGE (J+21 à J+90) ✅
- Retour complet activités progressif
- Cicatrisation optimale maintenue par nutrition
- Immunité soutenue par alimentation variée
- Suivi médecin M+1 de routine
- Reprise sport progressive basée tolérance
Conclusion : La ERAS, c’est Quoi Au Final ?
La Récupération Rapide Après Chirurgie (RRAC/ERAS) n’est pas une révolution magique, mais une approche organisée, structurée, et scientifiquement validée pour :
- ✅ Réduire complications de 30-40% (données solides)
- ✅ Raccourcir séjour de 2-4 jours (bénéfice économique majeur)
- ✅ Améliorer qualité vie post-op (moins incapacité)
- ✅ Rentrer chez vous plus vite, en meilleure santé (objectif patient)
Les données scientifiques le confirment depuis 10+ ans. Les hôpitaux français l’adoptent progressivement. Votre rôle ? Collaborer avec équipe, participer activement à protocole, et croire à votre récupération.
ERAS fonctionne. Investissez dans optimisation pré-op. Acceptez mobilisation J+1. Vous serez surprise des résultats.
Cet article est actualisé régulièrement. Retrouvez nos dernières ressources et actualités chirurgicales pour suivre l’évolution des traitements des cicatrices.
DISCLAIMER ÉDUCATIF
Ces réponses sont basées sur des sources fiables et récentes, notamment des recommandations HAS et des revues médicales. En cas de symptôme évocateur, un avis médical est indispensable pour un diagnostic personnalisé et sécurisé. Les informations présentées dans cet article sont à visée éducatif et s’appuient sur les données scientifiques récentes et les recommandations institutionnelles. Elles ne sauraient remplacer l’avis personnalisé d’un professionnel de santé qualifié. Pour toute question médicale individuelle, veuillez consulter votre médecin ou chirurgien.
SOURCES CITÉES
- PubMed: https://pubmed.ncbi.nlm.nih.gov
- HAS (Haute Autorité de Santé): https://www.has-sante.fr
- SFAR (Société Française d’Anesthésie et de Réanimation): https://www.sfar.org
- Revues médicales spécialisées