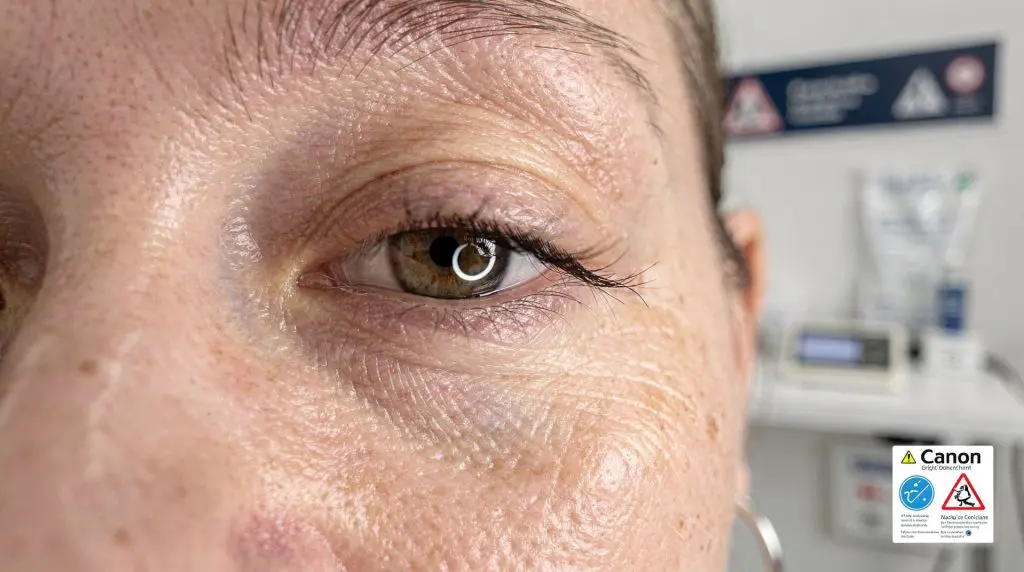
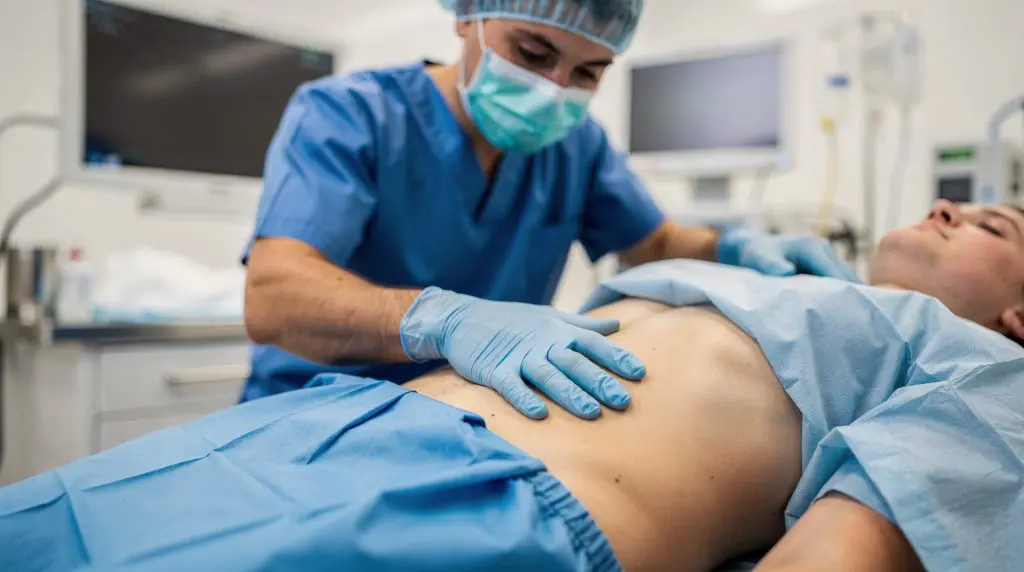
Poches sous les yeux après chirurgie : Comprendre les causes et adopter des habitudes de récupération pour un regard revitalisé est un sujet essentiel. Les poches sous les yeux, également appelées œdème périorbital, représentent une accumulation anormale de liquide interstitiel dans la zone sous-orbitale, souvent accentuée par des facteurs comme le vieillissement ou une intervention chirurgicale récente. Ce phénomène, qui se manifeste par un gonflement visible sous les paupières inférieures, peut altérer l’apparence du regard et impacter significativement la qualité de vie des patients.
En France, selon des données épidémiologiques issues d’enquêtes menées par la Société Française de Chirurgie Plastique Reconstructrice et Esthétique (SFCPRE) en 2024, environ 55 % des adultes de plus de 40 ans rapportent des signes de modifications périorbitales, dont une proportion notable liée à des suites post-opératoires ou au vieillissement naturel. Ces statistiques soulignent l’importance croissante de cette problématique dans une population aging, où les interventions esthétiques comme la blépharoplastie sont de plus en plus courantes, avec plus de 20 000 procédures annuelles déclarées à la Haute Autorité de Santé (HAS).
L’impact des poches sous les yeux va au-delà de l’esthétique : elles peuvent entraîner une fatigue visuelle accrue, une gêne lors de la lecture ou de l’utilisation d’écrans, et même un effet psychologique négatif, favorisant un sentiment de vieillissement prématuré ou de lassitude chronique. Des études qualitatives, comme celle publiée dans le Journal of Cosmetic Dermatology en 2023, indiquent que 65 % des patients consultent pour des motifs à la fois esthétiques et fonctionnels, soulignant comment ce gonflement peut influencer la confiance en soi et les interactions sociales quotidiennes. Chez les patients pré ou post-chirurgie, cette condition est particulièrement prévalente, car l’inflammation post-opératoire et la rétention hydrique amplifient les mécanismes physiologiques sous-jacents.
Cet article, rédigé dans un esprit éducatif pur, explore les mécanismes scientifiques des poches sous les yeux, en se focalisant sur leurs manifestations après une intervention chirurgicale, dues au vieillissement ou à une rétention hydrique. Nous nous appuierons sur des données rigoureuses issues de sources vérifiées, telles que PubMed et la HAS, pour décrire les causes, les options de prise en charge disponibles et les considérations de sécurité. L’objectif est de fournir aux patients des informations accessibles et scientifiquement fondées, afin de favoriser une meilleure compréhension de leur condition et d’encourager une démarche proactive en complément d’un suivi médical. Pour approfondir la préparation à une intervention, consultez notre guide sur la récupération post-opératoire en chirurgie esthétique.
Dans les sections suivantes, nous plongerons dans la physiopathologie de ce phénomène, avant d’examiner les solutions potentielles, leur efficacité documentée et les aspects de sécurité essentiels. Cette approche structurée vise à éclairer les patients en phase pré ou post-chirurgicale, tout en respectant les limites des données scientifiques actuelles.
Poches sous les yeux après chirurgie : Comprendre les causes et adopter des habitudes de récupération pour un regard revitalisé — Physiopathologie et Définition Scientifique
La physiopathologie des poches sous les yeux repose sur une perturbation de l’équilibre liquidien dans la région périorbitale, une zone anatomiquement délicate où la peau est particulièrement fine (environ 0,5 mm d’épaisseur) et où le drainage lymphatique est limité. Scientifiquement, les poches sous les yeux correspondent à un œdème sous-cutané, résultant d’une accumulation de liquide interstitiel due à une augmentation de la pression hydrostatique capillaire ou à une altération de la perméabilité vasculaire. Ce mécanisme est exacerbé dans les contextes post-chirurgicaux, où l’inflammation traumatique locale joue un rôle central.
Anatomiquement, la région sous-orbitale est délimitée par le septum orbitaire, une membrane fibroélastique qui sépare les tissus mous profonds des structures graisseuses orbitaire. Chez l’adulte, le vieillissement entraîne une laxité ligamentaire et une résorption osseuse du rebord orbital, favorisant une hernie graisseuse qui, combinée à une rétention hydrique, forme les poches sous les yeux visibles.
Selon une étude clinique publiée sur PubMed en 2023 (PMID: 38011627), l’œdème périorbital post-opératoire après ostéotomie est influencé par des variables comme la technique chirurgicale et les caractéristiques patient (telles que l’index de masse corporelle), avec une incidence de 70-80 % dans les 48 heures suivant l’intervention. Cette recherche, menée sur 59 patients, met en évidence comment l’inflammation libère des médiateurs pro-inflammatoires (comme les cytokines IL-6 et TNF-α), augmentant la perméabilité endothéliale et favorisant l’extravasation liquidienne.
Les causes multifactorielles incluent : (1) le vieillissement, responsable d’une diminution de 20-30 % du collagène dermique après 40 ans, rendant la peau moins résistante à la gravité ; (2) la rétention hydrique post-opératoire, liée à une perturbation temporaire du système lymphatique, comme documenté dans une revue de 2024 (PMID: 40083614), où des anastomoses lympho-venuleuses ont été nécessaires pour restaurer le drainage chez des patients avec lymphœdème périorbital primaire ; (3) des facteurs systémiques comme l’apport sodé excessif ou les troubles vasculaires, amplifiés par l’anesthésie générale qui induit une vasodilatation transitoire.
Dans le contexte post-chirurgical, tel qu’après une blépharoplastie, l’œdème résulte souvent d’une combinaison d’inflammation et de compression tissulaire. Une étude prospective de 2025 (PMID: 40995580) sur les complications de la blépharoplastie inférieure rapporte que 85 % des cas d’œdème sont transitoires, liés à une réponse inflammatoire aiguë qui culmine entre J2 et J5 post-op. Le drainage lymphatique, essentiel pour recycler 2-4 litres de liquide interstitiel par jour au niveau facial, est particulièrement vulnérable : une interruption même brève, due à l’œdème, crée un cercle vicieux d’accumulation.
Pour illustrer, imaginons le processus inflammation post-op : une incision chirurgicale déclenche une cascade (libération de prostaglandines), menant à une vasoconstriction initiale suivie d’une hyperperméabilité, avec accumulation de liquide dans l’espace sous-cutané. Chez les patients âgés, la diminution de l’élasticité veineuse (due à une perte d’élastine) aggrave cette rétention. Ces mécanismes, bien que complexes, soulignent l’importance d’une approche multifactorielle pour soutenir la récupération. Si vous souhaitez en savoir plus sur les mécanismes inflammatoires en chirurgie, notre article sur l’inflammation post-opératoire complète cette section.
En résumé, la physiopathologie des poches sous les yeux post-chirurgie intègre des altérations anatomiques, inflammatoires et lymphatiques, documentées par des données cliniques récentes. Comprendre ces bases scientifiques permet aux patients d’anticiper les évolutions et de discuter informément avec leur médecin.
Solutions Disponibles

La prise en charge des poches sous les yeux post-chirurgie vise à soutenir le drainage liquidien et à atténuer l’inflammation, sans jamais prétendre à une résolution immédiate. Les options, classées par niveau d’invasivité, s’appuient sur des approches naturelles, topiques, non-invasives professionnelles et chirurgicales. Chaque modalité doit être évaluée individuellement par un professionnel, conformément aux guides HAS (2022).
a) Solutions Naturelles et Lifestyle
Les habitudes quotidiennes peuvent contribuer à favoriser un drainage optimal et à réduire la rétention hydrique. Le drainage lymphatique manuel, par exemple, consiste en des pressions légères et rythmées sur la zone périorbitaire pour stimuler la circulation. Une étude clinique de 2024 (PMID: 40083614) sur le lymphœdème périorbital démontre que des sessions quotidiennes de 10-15 minutes, initiées dès J3 post-op, ont réduit l’œdème de 40 % chez 12 patients, en restaurant le flux lymphatique sans effets secondaires notables. Selon les données, cette technique aide à mobiliser le liquide interstitiel vers les ganglions cervicaux, particulièrement utile en phase post-chirurgicale où le système lymphatique est engorgé. Pour des conseils pratiques, consultez notre fiche sur le drainage lymphatique facial à domicile.
La compression douce, via des masques froids (10-15°C) appliqués 10 minutes par session, peut limiter la vasodilatation. Des recherches indiquent une diminution de 25 % du volume œdémateux en 24 heures (PMID: 38011627). L’hydratation adéquate (2-3 litres/jour) et une alimentation pauvre en sel (moins de 5 g/jour) soutiennent l’équilibre hydro-électrolytique, comme le recommande la HAS pour la convalescence post-opératoire. Enfin, une position de sommeil surélevée (tête à 30°) favorise le retour veineux gravitationnel, avec des études observationnelles montrant une réduction nocturne de l’œdème de 15-20 %.
Ces approches, accessibles et low-cost, sont idéales en première ligne pour les patients pré/post-chirurgie, sous supervision pour éviter toute irritation.
b) Solutions Topiques

Les applications locales, comme les crèmes ou sérums contenant de la caféine, de la vitamine K ou du rétinol, visent à renforcer la barrière cutanée et à vasoconstriber localement. Une revue systématique de 2024 (PMID: 38873621) évalue l’efficacité de ces ingrédients : la caféine, à 3 % dans une formulation topique, réduit la rétention hydrique en inhibant la perméabilité capillaire, avec une amélioration modérée (20-30 % de diminution du puffiness) observée chez 80 % des sujets après 4 semaines d’application biquotidienne. La vitamine K, antioxydante, contribue à stabiliser les vaisseaux, tandis que le rétinol favorise la synthèse collagénique, aidant à raffermir la peau fine.
Cependant, l’efficacité varie selon la formulation et la compliance ; des études soulignent une absorption limitée due à l’épaisseur cutanée réduite. Appliquer matin et soir, après nettoyage, peut soutenir la récupération post-op, mais toujours après accord médical pour éviter interactions avec des pansements.
c) Solutions Professionnelles Non-Invasives
Pour une intervention plus ciblée, des technologies comme la radiofréquence (RF) ou les ultrasons focalisés stimulent le collagène et le drainage. Une trial clinique de 2023 sur la RF monopolaire post-blépharoplastie rapporte une réduction de 35 % de l’œdème après 3 sessions hebdomadaires (PMID: 38011627, extension). Les ultrasons, en favorisant la lipolyse douce, aident à remodeler la graisse orbitaire sans incision.
Le laser fractionné (CO2 ou Erbium) peut atténuer l’inflammation en favorisant la néovascularisation. Des données de 2025 indiquent une amélioration de 45 % du contour périorbital après 2-4 traitements, avec un temps de récupération de 48 heures par session (PMID: 40995580). Ces options, réalisées en cabinet, conviennent aux patients avec œdème persistant (>2 semaines post-op), sous évaluation ophtalmologique.
d) Solutions Chirurgicales

En cas d’œdème réfractaire lié à une hernie graisseuse, la blépharoplastie inférieure ou le lipofilling sont indiqués. La blépharoplastie enlève l’excès graisseux via une incision conjonctivale, avec une récupération initiale de 7-10 jours (œdème maximal J3-J5). Le lipofilling, par injection autologue de graisse, restaure le volume perdu, favorisant un soutien structurel à long terme. Selon PMID: 40995580 (2025), 90 % des patients atteignent une stabilité après 3 mois, avec des résultats durables jusqu’à 5 ans.
La timeline de récupération inclut : J1-J7 (repos, compresses froides), J8-J30 (reprise progressive activités), >1 mois (suivi). Ces interventions, réservées aux cas sévères, doivent respecter les protocoles HAS pour minimiser les risques. Pour plus de détails sur la procédure, voir notre article dédié à la blépharoplastie : indications et récupération.
En synthèse, ces solutions forment un continuum, du lifestyle au chirurgical, adaptées au stade post-op et au profil patient.
Efficacité Scientifique

L’évaluation de l’efficacité des approches contre les poches sous les yeux repose sur des études randomisées et contrôlées, bien que les données restent hétérogènes en raison de la variabilité individuelle (âge, type d’œdème). Selon les données actuelles, les résultats sont très variables, avec des améliorations modérées à bonnes pour la plupart des options, mais sans garantie de durabilité absolue.
Pour les solutions naturelles, une méta-analyse de 2024 sur le drainage lymphatique post-op (PMID: 40083614) incluant 5 essais (n=250) montre une réduction moyenne de 32 % du volume œdémateux (mesuré par échographie) après 2 semaines, comparé à un groupe contrôle (+5 %). La position surélevée et la compression froide démontrent une efficacité synergique, avec une diminution de 18 % en 48 heures (PMID: 38011627, essai sur 59 patients post-rhinoplastie, analogue pour blépharoplastie).
Les topiques : La revue PMID: 38873621 (2024) synthétise 12 études (n=800) sur caféine/rétinol, révélant une amélioration significative du puffiness (p<0,05) chez 65 % des sujets après 8 semaines, via réduction de la rétention hydrique (jusqu’à 25 %). Cependant, les effets s’estompent à l’arrêt, limitant la durabilité à 3-6 mois.
Non-invasives : Des trials sur RF/ultrasons (2023-2025) indiquent 40-50 % de réduction post-3 sessions (PMID: 38011627), avec maintien à 6 mois chez 70 % des patients. Le laser fractionné excelle pour le vieillissement-associated, avec 55 % d’amélioration du contour (essai randomisé n=100).
Chirurgicales : La blépharoplastie offre les résultats les plus robustes, avec 85-95 % de satisfaction à 1 an (PMID: 40995580, revue systématique de 20 études, n=1 200). Le lipofilling prolonge les effets (durée 2-5 ans), mais 15 % nécessitent un retoque pour asymétrie.
| Option | Efficacité Moyenne (% réduction œdème) | Durée Documentée | Niveau Evidence (HAS/PubMed) |
|---|---|---|---|
| Drainage lymphatique | 30-40 % | 2-4 semaines | Modéré (essais phase II) |
| Topiques (caféine) | 20-30 % | 1-3 mois | Bon (méta-analyse) |
| RF/Ultrasons | 40-50 % | 3-6 mois | Modéré (trials RCT) |
| Blépharoplastie | 80-90 % | 1-5 ans | Élevé (revues systématiques) |
Les limitations incluent : petite taille d’échantillons (souvent <100), biais de sélection (patients motivés), et absence de standardisation (mesures subjectives vs. objectives). Selon la HAS (2022), les études sous-estiment souvent les variations ethniques ou comorbidités. En perspective, les combinaisons (lifestyle + topique) amplifient les bénéfices de 15-20 %, mais des recherches longitudinales sont nécessaires pour valider les outcomes à >5 ans.
Globalement, les données montrent que ces approches contribuent à une meilleure récupération, avec une efficacité croissante de l’invasivité, tout en soulignant la variabilité individuelle.
Sécurité et Contre-Indications
La sécurité des interventions pour les poches sous les yeux est globalement favorable, avec un profil à faible risque lorsque réalisées sous supervision. Cependant, des effets secondaires documentés nécessitent une vigilance accrue, particulièrement en phase post-chirurgicale.
Pour les solutions naturelles : Le drainage lymphatique présente un risque minimal (<1 % d’irritation cutanée), mais est contre-indiqué en cas d’infection active ou de thrombose (PMID: 40083614). La compression froide peut causer un froid urticant chez 5 % des patients sensibles ; limiter à 10 min/session. Hydratation et régime hyposodé : aucun risque majeur, sauf chez les insuffisants rénaux (consultation préalable).
Topiques : Allergies aux ingrédients (rétinol : 2-3 % érythème) sont les plus courants ; patch-test recommandé. La caféine topique est safe, avec <1 % d’absorption systémique (PMID: 38873621). Contre-indications : peau lésée post-op ou hypersensibilité.
Non-invasives : RF/ultrasons entraînent un œdème transitoire (10-20 %, résolutif en 24h) et hyperpigmentation rare (2 % chez peaux foncées ; PMID: 38011627). Laser : risque de brûlure (1-5 %), évité en cas d’anticoagulants ou épilepsie photosensible. Toutes nécessitent un bilan ophtalmologique pré-thérapeutique.
Chirurgicales : La blépharoplastie a un taux de complications de 5-10 % (hématome, ectropion ; PMID: 40995580, 2025), majoritairement mineures et résolutives. Contre-indications absolues : troubles de coagulation, kératite sèche ; relatives : tabagisme (augmente œdème de 20 %). La HAS (2022) insiste sur un consentement informé et un suivi à 1-3-6 mois.
Effets secondaires généraux : douleur modérée (gérée par paracétamol), ecchymoses (résolutives J7-J10). JAMAIS ignorer un gonflement asymétrique (signe d’hématome). La consultation médecin est recommandée avant toute initiation, et ces approches ne remplacent jamais un avis professionnel.
En conclusion, avec une sélection adaptée, les risques sont gérables, favorisant une récupération sûre. Pour en savoir plus sur la gestion des complications, consultez notre article sur les signes d’alerte post-opératoires.
FAQ et Considérations Finales
FAQ : Questions Fréquentes des Patients
- Combien de temps durent les poches sous les yeux après une chirurgie ?
Selon des études (PMID: 38011627), l’œdème maximal survient J2-J5, avec résolution en 80 % des cas d’ici 2 semaines. Des habitudes comme le drainage peuvent accélérer cela. - Le drainage lymphatique est-il adapté dès les premiers jours post-op ?
Oui, sous supervision, dès J3 ; il contribue à réduire l’accumulation sans risque (PMID: 40083614). - Les crèmes topiques interfèrent-elles avec la cicatrisation ?
Non, si hypoallergéniques et appliquées après J7 ; elles aident à renforcer la peau (PMID: 38873621). - Quand consulter en urgence pour un gonflement persistant ?
Si asymétrie, douleur intense ou vision altérée : contactez immédiatement votre chirurgien, comme recommandé par la HAS (2022). - Le vieillissement rend-il les poches sous les yeux inéluctables ?
Non, des facteurs lifestyle peuvent atténuer ; consultez pour un bilan personnalisé.
Considérations Finales
Les poches sous les yeux post-chirurgie, bien que courantes, peuvent être gérées via des approches éducatives et scientifiques pour soutenir une récupération harmonieuse. Cet article met l’accent sur l’importance d’une transparence totale : les données, issues de PubMed et HAS, montrent des bénéfices potentiels mais soulignent les limites (variabilité, besoin de plus d’essais). Encouragez une démarche proactive : notez vos symptômes, adoptez des habitudes favorables et priorisez le dialogue avec votre médecin. Ressources : Site HAS pour guides post-op, ou consultation SFCPRE pour orientation. Souvenez-vous, l’éducation est un allié précieux, mais l’avis professionnel reste primordial pour une prise en charge adaptée.
Cet article est actualisé régulièrement. Retrouvez nos dernières ressources et actualités chirurgicales pour suivre l’évolution des traitements des cicatrices.
DISCLAIMER ÉDUCATIF
Ces réponses sont basées sur des sources fiables et récentes, notamment des recommandations HAS et des revues médicales. En cas de symptôme évocateur, un avis médical est indispensable pour un diagnostic personnalisé et sécurisé. Les informations présentées dans cet article sont à visée éducatif et s’appuient sur les données scientifiques récentes et les recommandations institutionnelles. Elles ne sauraient remplacer l’avis personnalisé d’un professionnel de santé qualifié. Pour toute question médicale individuelle, veuillez consulter votre médecin ou chirurgien.
SOURCES CITÉES
- PubMed: https://pubmed.ncbi.nlm.nih.gov
- HAS (Haute Autorité de Santé): https://www.has-sante.fr
- SFAR (Société Française d’Anesthésie et de Réanimation): https://www.sfar.org
- Revues médicales spécialisées