Vous allez subir une intervention chirurgicale et vous vous demandez comment se déroule concrètement le parcours chirurgical en France ? Cette préoccupation touche chaque année plus de 4,2 millions de patients français selon la Haute Autorité de Santé. Pourtant, une étude récente révèle que 62% des patients se sentent insuffisamment informés sur les étapes administratives et organisationnelles de leur hospitalisation.
Ce guide complet 2025 détaille les 10 étapes essentielles du parcours chirurgical en France, de la première consultation jusqu’à votre retour à domicile. Vous découvrirez les documents obligatoires à fournir, vos droits fondamentaux en tant que patient, les délais légaux à respecter et les innovations récentes comme la chirurgie ambulatoire et les programmes de Réhabilitation Améliorée Après Chirurgie (RAAC).
Comment fonctionne l’organisation du parcours chirurgical en France ?

Le parcours chirurgical en France s’inscrit dans un système de santé structuré par plusieurs institutions qui garantissent la qualité et la sécurité de votre prise en charge. Cette organisation pyramidale assure une cohérence nationale tout en permettant une adaptation aux spécificités territoriales.sanitaire-social
Les acteurs institutionnels clés :
En ce qui concerne parcours chirurgical, les Agences Régionales de Santé (ARS) pilotent l’organisation des soins sur leur territoire. Elles attribuent les budgets de fonctionnement aux établissements hospitaliers et délivrent les autorisations indispensables pour pratiquer des activités chirurgicales. Ces agences régionales veillent à garantir un accès équitable aux soins sur l’ensemble du territoire français.sanitaire-social
En ce qui concerne parcours chirurgical, la Haute Autorité de Santé (HAS) joue un rôle central de régulation et d’évaluation. Elle certifie les établissements de santé tous les 4 ans et publie des recommandations de bonnes pratiques qui encadrent le parcours patient. Parmi ces recommandations figure notamment la fameuse check-list sécurité au bloc opératoire que nous détaillerons plus loin.macsf+2
La Direction Générale de l’Offre de Soins (DGOS) élabore la politique nationale de santé et définit les grandes orientations qui impactent directement votre parcours chirurgical : développement de la chirurgie ambulatoire, programmes de Réhabilitation Améliorée, digitalisation du parcours patient.sanitaire-social
Chirurgie ambulatoire ou hospitalisation complète : quelle différence ?
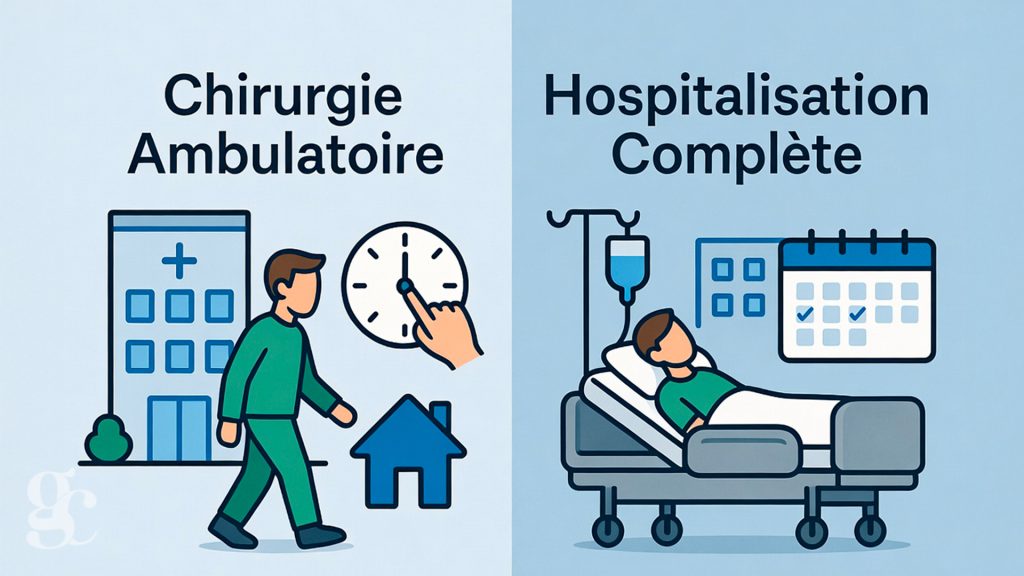
En ce qui concerne parcours chirurgical, le système français propose deux modalités principales de prise en charge chirurgicale, chacune répondant à des critères médicaux précis.
La chirurgie ambulatoire : une révolution du parcours patient
La chirurgie ambulatoire désigne les interventions permettant un retour à domicile le jour même, avec une durée de prise en charge inférieure ou égale à 12 heures selon le décret n°2012-969 du 20 août 2012. Cette modalité connaît un développement spectaculaire : en 2025, 2,8 millions d’interventions sont réalisées en ambulatoire en France, représentant près de 60% de la chirurgie programmée.ch-morlaix+1
Les avantages démontrés de cette approche sont multiples :sante-pratique-paris
- Réduction significative des infections nosocomiales : moins de temps passé à l’hôpital signifie moins d’exposition aux bactéries hospitalières
- Récupération dans votre environnement familial : le confort psychologique de rentrer chez soi favorise la guérison
- Mobilisation précoce : elle limite drastiquement les risques de phlébite et d’embolie pulmonaire
- Diminution du stress : l’hospitalisation prolongée génère souvent anxiété et perturbations du sommeil
- Reprise plus rapide des activités : les patients ambulatoires reprennent généralement leurs activités quotidiennes plus rapidement
L’hospitalisation complète : pour les interventions lourdes
L’hospitalisation complète reste nécessaire pour les chirurgies majeures nécessitant une surveillance intensive ou une prise en charge postopératoire complexe. La durée moyenne de séjour varie considérablement : de 2-3 jours pour une chirurgie digestive simple jusqu’à 10-15 jours pour une chirurgie cardiaque majeure.chirurgie-orthopedique-beaujolais
Les programmes de Réhabilitation Améliorée Après Chirurgie (RAAC) ont permis de réduire ces durées de 30 à 40% tout en améliorant la qualité de récupération.cerclh
Bon à savoir : La Société Française d’Anesthésie et de Réanimation (SFAR) a établi des critères précis pour déterminer votre éligibilité à la chirurgie ambulatoire, garantissant votre sécurité.sfar
Que se passe-t-il lors de la première consultation avec le chirurgien ?

La consultation chirurgicale constitue le point de départ officiel de votre parcours chirurgical en France. Ce rendez-vous détermine votre aptitude médicale à subir l’intervention et établit un plan de soins personnalisé.chirurgien-orthopedique-normandie
Déroulement détaillé de la consultation :
Le chirurgien réalise d’abord un examen clinique complet de la zone concernée et évalue votre état de santé général. Il analyse minutieusement vos antécédents médicaux (maladies chroniques, allergies, interventions antérieures), vos traitements en cours et leur compatibilité avec la chirurgie envisagée.chirurgien-orthopedique-normandie
Cette évaluation globale permet d’identifier les facteurs de risque spécifiques et d’adapter la stratégie chirurgicale à votre profil individuel. Par exemple, un patient diabétique nécessitera des précautions particulières et une surveillance renforcée.
Informations détaillées transmises :
Le chirurgien doit vous expliquer en langage accessible :urgotouch+1
- Les modalités techniques précises de l’intervention (chirurgie ouverte vs mini-invasive, durée estimée)
- Le type d’anesthésie recommandé : générale, locorégionale (péridurale, rachianesthésie) ou locale
- Les suites opératoires attendues : douleur prévisible, durée d’hospitalisation, délai de récupération
- Les risques fréquents et graves : infections, saignements, complications spécifiques à l’intervention
- Les alternatives thérapeutiques : traitement médical, kinésithérapie, surveillance simple
Ce temps d’échange est crucial pour votre consentement éclairé. Des études montrent qu’un patient bien informé récupère mieux, respecte davantage les consignes postopératoires et présente moins d’anxiété préopératoire.
Vos questions sont essentielles : n’hésitez jamais à demander des précisions. Vous pouvez préparer une liste écrite de questions pour ne rien oublier. Les interrogations fréquentes concernent : la taille de la cicatrice, le délai avant de reprendre le travail, les restrictions d’activité, la durée du résultat.
Quels documents apporter à votre première consultation chirurgicale ?
Pour optimiser cette consultation et permettre au chirurgien d’évaluer précisément votre situation, préparez un dossier médical complet :essentiel-autonomie
Documents médicaux indispensables :
- Votre carnet de santé avec l’historique vaccinal complet
- Votre carte de groupe sanguin officielle (établie par deux déterminations)
- Les résultats d’examens récents : radiographies, IRM, scanners, échographies (apportez les CD-ROM et les comptes-rendus)
- Vos analyses biologiques des 6 derniers mois : numération formule sanguine, bilan rénal, glycémie
- La liste exhaustive de vos traitements actuels avec dosages précis (apportez les boîtes de médicaments si possible)
- Vos antécédents médicaux et chirurgicaux détaillés avec dates
- Les coordonnées complètes de votre médecin traitant pour assurer la coordination des soins
Cette préparation rigoureuse facilite l’évaluation du chirurgien, évite des examens redondants et contribue directement à la sécurité de votre parcours chirurgical.
Le devis chirurgical obligatoire dans le secteur privé
Obligation légale pour les cliniques privées : Si votre chirurgien exerce en secteur libéral (clinique privée), il doit obligatoirement vous remettre un devis détaillé avant toute intervention, conformément à l’arrêté du 17 octobre 1996.sncpre
Cette obligation s’applique pour tout acte dont le montant dépasse 300 euros ou nécessitant une anesthésie générale.sncpre
Contenu obligatoire du devis :
Le document doit préciser plusieurs éléments essentiels :notretemps+1
- La qualification exacte du chirurgien en Chirurgie (vérifiable sur l’annuaire du Conseil National de l’Ordre des Médecins)
- L’indication médicale précise de l’intervention avec explications détaillées
- Le tarif d’hospitalisation et des fournitures médicales (champs opératoires, fils de suture, prothèses)
- Les honoraires distincts de l’anesthésiste et du chirurgien
- La part prise en charge par l’Assurance Maladie (base de remboursement)
- Les éventuels dépassements d’honoraires avec leur montant exact
- Le reste à charge prévisionnel pour vous après remboursement Sécurité Sociale
Ce devis vous permet de vérifier auprès de votre complémentaire santé le montant définitif de votre participation financière avant de vous engager dans le parcours chirurgical.notretemps
💡 Conseil pratique : Contactez votre mutuelle avec le devis pour obtenir une estimation précise de votre reste à charge. Certaines mutuelles proposent un service de tiers payant qui vous évite d’avancer les frais.
Pourquoi la consultation d’anesthésie est-elle obligatoire ?

La consultation d’anesthésie préopératoire constitue une obligation légale stricte depuis le décret de 1994 pour tout type d’anesthésie : générale, locorégionale (péridurale, rachianesthésie) ou locale.nimes-anesthesie+1
Cette étape incontournable du parcours chirurgical en France vise à garantir votre sécurité lors de l’intervention. Selon l’article D.6124-92 du Code de la Santé Publique, cette consultation doit avoir lieu plusieurs jours avant l’intervention pour vous laisser un temps de réflexion suffisant.macsf
Délai légal à respecter :
La loi n’impose pas de délai minimal précis, mais stipule que la consultation ne peut être réalisée la veille de l’opération. Le Conseil National de l’Ordre des Médecins recommande de laisser au patient le temps nécessaire pour réfléchir et prendre ses dispositions.macsf
En pratique, la consultation a généralement lieu entre 2 semaines et 2 mois avant l’intervention, permettant de réaliser les examens complémentaires éventuellement nécessaires.macsf
Objectifs multiples de cette consultation :
- Évaluer les risques anesthésiques liés à votre état de santé : certaines pathologies (insuffisance cardiaque, asthme sévère, apnée du sommeil) augmentent les risques
- Choisir la technique anesthésique optimale : anesthésie générale, péridurale, rachianesthésie, anesthésie locale avec sédation
- Prescrire les examens complémentaires si nécessaires : ECG, bilan biologique, consultation cardiologique
- Vous informer exhaustivement sur le déroulement de l’anesthésie et ses risques
- Recueillir votre consentement libre et éclairé : vous devez comprendre et accepter l’anesthésie proposée
- Planifier la prise en charge de la douleur postopératoire dès la phase préopératoire
La Société Française d’Anesthésie et de Réanimation (SFAR) a établi des recommandations précises encadrant cette consultation, garantissant l’homogénéité des pratiques sur tout le territoire français.macsf
Que vérifie l’anesthésiste lors de la consultation préopératoire ?
L’anesthésiste réalise une consultation médicale approfondie qui conditionne la sécurité de votre parcours chirurgical.centredelamain
Évaluation médicale complète :
Examen clinique détaillé :
- Auscultation cardio-pulmonaire recherchant un souffle cardiaque ou des crépitants pulmonaires
- Mesure de votre tension artérielle, fréquence cardiaque et saturation en oxygène
- Évaluation de votre poids et de votre Indice de Masse Corporelle (IMC)
- Examen de vos voies aériennes (ouverture de bouche, mobilité du cou) pour prévoir l’intubation
- Examen du dos et de la colonne vertébrale si anesthésie péridurale ou rachianesthésie envisagée
Analyse approfondie de vos antécédents :
- Antécédents médicaux : diabète, hypertension, maladies cardiaques, respiratoires, rénales
- Antécédents chirurgicaux : interventions précédentes et complications éventuelles (réveil difficile, nausées importantes)
- Antécédents anesthésiques personnels et familiaux : hyperthermie maligne (complication rare mais grave)
- Habitudes de vie : tabac (augmente les risques respiratoires), alcool, drogues
Revue exhaustive des traitements :
- Tous vos médicaments actuels avec dosages précis
- Identification des traitements à arrêter avant l’intervention : anticoagulants, antiagrégants plaquettaires (aspirine, clopidogrel)
- Identification des traitements à poursuivre : antihypertenseurs, bêtabloquants, traitements hormonaux
- Recherche d’interactions médicamenteuses problématiques
Recherche systématique d’allergies :
- Médicaments : antibiotiques, morphiniques, anti-inflammatoires
- Latex : allergie fréquente chez les professionnels de santé et patients multi-opérés
- Antiseptiques : Bétadine, chlorhexidine
- Aliments : certaines allergies alimentaires (kiwi, banane, avocat) sont croisées avec l’allergie au latex
Examens complémentaires ciblés :
L’anesthésiste prescrit uniquement les examens nécessaires selon votre profil et le type d’intervention :pmc.ncbi.nlm.nih
- Bilan biologique : numération formule sanguine (NFS), bilan de coagulation (TP, TCA), fonction rénale (créatinine), ionogramme
- Électrocardiogramme (ECG) : recommandé pour les patients de plus de 65 ans ou avec facteurs de risque cardiovasculaires
- Consultation cardiologique spécialisée : si antécédents cardiaques significatifs (infarctus, insuffisance cardiaque)
- Bilan allergologique : en cas d’antécédents de réactions allergiques graves
- Épreuves fonctionnelles respiratoires : pour les patients atteints de BPCO, asthme sévère, avant chirurgie thoracique
Une étude de 2022 publiée dans une revue médicale française montre que le taux de prescriptions justifiées d’examens préopératoires n’était que de 9,42% quand elles étaient systématiques, soulignant l’importance d’une approche personnalisée.pmc.ncbi.nlm.nih
Information et recueil du consentement :
L’anesthésiste vous explique en détail :centredelamain
- Les différentes techniques anesthésiques possibles pour votre intervention avec leurs avantages et inconvénients
- Les risques généraux de l’anesthésie : nausées, vomissements, rétention urinaire, frissons
- Les risques spécifiques à votre situation : complications cardiaques, respiratoires selon votre terrain
- La prise en charge de la douleur : antalgiques multimodaux, perfusion continue, pompe PCA (analgésie contrôlée par le patient)
- Les consignes préopératoires précises : jeûne, médicaments à prendre ou arrêter, douche antiseptique
Vous signez ensuite un document de consentement attestant que vous avez reçu ces informations et que vous acceptez l’anesthésie proposée.macsf
Consultation vs visite préanesthésique : attention à la confusion
Point crucial souvent méconnu : La consultation d’anesthésie ne dispense pas de la visite préanesthésique qui sera effectuée le jour de l’intervention.macsf
La consultation d’anesthésie :
- Réalisée plusieurs jours avant l’opération
- Permet l’évaluation complète, la prescription d’examens complémentaires
- Donne le temps de réflexion légalement requis
- Durée : 30 à 45 minutes
La visite préanesthésique :
- Effectuée dans les heures précédant l’intervention (le matin même généralement)
- Vérifie l’absence d’éléments médicaux nouveaux depuis la consultation : fièvre, infection récente, modification de traitement
- Confirme que vous êtes bien à jeun selon les consignes
- Valide définitivement l’aptitude à l’anesthésie et à l’intervention
- Durée : 5 à 10 minutes
Cette double vérification garantit que votre parcours chirurgical en France se déroule dans les meilleures conditions de sécurité.macsf
Quels examens avant une opération chirurgicale en France ?
Suite aux consultations chirurgicale et anesthésique, des examens complémentaires préopératoires peuvent être prescrits dans le cadre de votre parcours chirurgical. Ces investigations ne sont plus systématiques en France depuis les recommandations de la HAS : elles doivent être justifiées médicalement selon votre profil individuel et le type d’intervention.urgotouch+1
Évolution des pratiques médicales :
Les anciennes pratiques imposaient des bilans préopératoires standardisés à tous les patients. Aujourd’hui, l’approche est personnalisée : seuls les examens médicalement pertinents sont prescrits. Cette évolution réduit les coûts, évite les examens inutiles et leurs complications potentielles (prise de sang chez un patient anxieux, radiation d’une radiographie non nécessaire).pmc.ncbi.nlm.nih
Examens courants selon les situations :
Bilan biologique de base :
- Numération Formule Sanguine (NFS) : détecte une anémie (manque de globules rouges) ou une infection (augmentation des globules blancs)
- Bilan de coagulation (TP, TCA) : évalue le risque hémorragique et détecte des troubles de coagulation méconnus
- Ionogramme et fonction rénale : vérifie l’équilibre électrolytique (sodium, potassium) et la capacité d’élimination des médicaments anesthésiques
- Glycémie à jeun : dépiste un diabète méconnu qui augmenterait les risques infectieux et de cicatrisation
Examens cardiovasculaires :
- Électrocardiogramme (ECG) : recommandé pour les patients de plus de 65 ans ou avec facteurs de risque (hypertension, diabète, tabagisme, obésité)
- Échographie cardiaque : si insuffisance cardiaque connue, souffle cardiaque ausculté ou symptômes évocateurs
- Épreuve d’effort : évalue la capacité fonctionnelle cardio-respiratoire avant chirurgie lourde (digestive, urologique)
Examens respiratoires :
- Radiographie thoracique : pour les patients avec pathologie pulmonaire chronique (BPCO, asthme), fumeurs importants
- Épreuves Fonctionnelles Respiratoires (EFR) : avant chirurgie thoracique ou chez les patients atteints de bronchopathie sévère
- Gaz du sang artériel : évalue l’oxygénation et l’élimination du CO2 en cas d’insuffisance respiratoire
Examens spécialisés selon le terrain :
- Échographie veineuse des membres inférieurs : si antécédents de phlébite
- Scanner ou IRM : pour préciser l’anatomie de la zone à opérer
- Consultation spécialisée : cardiologue, pneumologue, endocrinologue, hématologue selon les comorbidités
Pourquoi ces examens sont-ils nécessaires dans votre parcours chirurgical ?
Ces investigations permettent de sécuriser chaque étape de votre parcours chirurgical en France :urgotouch
Objectifs des examens préopératoires :
1. Dépister les contre-indications :
Certaines pathologies non contrôlées imposent de reporter l’intervention pour optimiser d’abord l’état de santé :
- Anémie sévère nécessitant une transfusion ou une supplémentation en fer préopératoire
- Diabète déséquilibré à stabiliser avant la chirurgie
- Hypertension artérielle non traitée à équilibrer
- Infection active nécessitant un traitement antibiotique complet
2. Adapter la stratégie anesthésique :
Le choix de la technique anesthésique et des médicaments dépend directement des résultats :
- Une fonction rénale altérée impose d’adapter les dosages des médicaments éliminés par les reins
- Des troubles du rythme cardiaque nécessitent une surveillance renforcée et des précautions particulières
- Une apnée du sommeil détectée impose une surveillance postopératoire prolongée
3. Anticiper et prévenir les risques :
Identifier précocement les patients à risque permet de mettre en place des mesures préventives ciblées :
- Prévention renforcée de la phlébite (anticoagulants préventifs) chez les patients à haut risque
- Antibioprophylaxie adaptée selon les facteurs de risque infectieux
- Surveillance cardiaque continue per et postopératoire chez les cardiaques
4. Optimiser votre état préopératoire :
Corriger les anomalies avant l’intervention améliore significativement les résultats :
- Traiter une anémie réduit le besoin de transfusion et accélère la récupération
- Équilibrer un diabète diminue les risques infectieux de 40%
- Optimiser un traitement d’hypertension réduit les risques cardiovasculaires peropératoires
Délai de validité des examens :
Les examens préopératoires ont une durée de validité limitée, généralement :
- 3 mois pour les bilans biologiques chez un patient stable
- 6 mois pour un ECG sans pathologie cardiaque évolutive
- 1 an pour une échographie cardiaque normale
Si votre intervention est reportée au-delà de ces délais, vérifiez avec l’anesthésiste si vos examens doivent être renouvelés.
Lien externe : Consultez le rapport 2022 de la HAS sur les examens préopératoires pour les recommandations détaillées selon le type de chirurgie.
Qu’est-ce que la préadmission hospitalière et pourquoi est-elle obligatoire ?
La préadmission constitue une étape administrative obligatoire de votre parcours chirurgical en France. Elle garantit la bonne prise en charge de votre séjour par la Sécurité Sociale et votre complémentaire santé, évitant les retards de remboursement et les complications administratives.vivalto-sante
En 2025, la quasi-totalité des établissements français (hôpitaux publics et cliniques privées) proposent une préadmission en ligne, modernisant considérablement cette démarche. Selon les données de la Fédération Hospitalière de France, cette digitalisation a réduit de 70% le temps d’attente au bureau des admissions et amélioré significativement la satisfaction des patients.info.doctolib+1
Avantages de la préadmission dématérialisée :
- Vous préparez votre dossier depuis chez vous en 10-15 minutes à votre rythme
- Réduction du stress : vous arrivez à l’hôpital avec un dossier déjà validé
- Désengorge les salles d’attente du bureau des admissions
- Vérification immédiate de la complétude de votre dossier avec alertes en cas de document manquant
- Possibilité de compléter le formulaire 24h/24, même en soirée ou le week-end
Documents obligatoires pour votre préadmission
Pour compléter votre préadmission, rassemblez les documents suivants :hopital-prive-marne-chantereine.ramsaysante+1
Pièces d’identité et de sécurité sociale :
- Pièce d’identité en cours de validité : carte nationale d’identité, passeport ou titre de séjour avec photographie
- Carte Vitale avec attestation de droits à jour : téléchargeable gratuitement sur ameli.fr dans votre espace personnel (mise à jour recommandée tous les 6 mois)
- Carte de mutuelle ou attestation d’assurance complémentaire santé avec numéro d’adhérent et garanties souscrites
Documents spécifiques selon votre situation :
- Livret de famille si vous représentez légalement un mineur (les deux parents doivent signer l’autorisation)
- Déclaration d’accident du travail en trois volets remise par l’employeur (si votre intervention fait suite à un accident professionnel)
- Attestation CMU-C (Couverture Maladie Universelle Complémentaire) ou CSS (Complémentaire Santé Solidaire) si vous en bénéficiez
- Certificat de prise en charge à 100% si vous êtes en Affection Longue Durée (ALD) pour la pathologie concernée
- Carte européenne d’assurance maladie si vous êtes ressortissant d’un pays de l’Union Européenne
Informations administratives à communiquer lors de la préadmission
Le dossier de préadmission en ligne comprend plusieurs sections obligatoires :vivalto-sante
Coordonnées et situation personnelle :
- Adresse de résidence complète avec code postal et commune
- Numéro de téléphone fixe et portable où vous joindre facilement
- Adresse email pour recevoir les confirmations, rappels et documents postopératoires
- Situation familiale : célibataire, marié(e), pacsé(e), divorcé(e), veuf(ve)
- Situation professionnelle : actif, retraité, étudiant, demandeur d’emploi
Contacts médicaux et coordination des soins :
- Coordonnées complètes de votre médecin traitant : nom, adresse, téléphone, email
- Autres correspondants médicaux réguliers : cardiologue, endocrinologue, pneumologue
- Pharmacie habituelle : utile pour la continuité des traitements
Personnes à contacter :
- Personne de confiance (facultatif mais fortement recommandé) : elle vous accompagne dans vos démarches médicales et vous aide dans vos décisions. Précisez nom, prénom, lien de parenté, coordonnées complètes
- Personne(s) à prévenir en cas d’urgence : au moins deux personnes avec leurs coordonnées (téléphone fixe et mobile)
- Autorité parentale pour les mineurs : signature électronique obligatoire des deux parents, sauf cas particuliers (autorité parentale exclusive)
Prestations hôtelières souhaitées :
- Souhait de chambre individuelle : supplément journalier de 50 à 80 euros non remboursé par la Sécurité Sociale (selon mutuelle)
- Prestations supplémentaires éventuelles : télévision (5-10 €/jour), téléphone au lit
- Régime alimentaire particulier : végétarien, sans porc, sans gluten, diabétique
Avantages de la préadmission en ligne dans votre parcours chirurgical
La préadmission dématérialisée présente de nombreux bénéfices pour optimiser votre parcours chirurgical :info.doctolib
Gain de temps et confort :
- Vous complétez le formulaire depuis chez vous, au calme, avec vos documents à portée de main
- Possibilité de sauvegarder et reprendre plus tard si vous ne disposez pas de tous les documents
- Plus d’attente prolongée au bureau des admissions le jour J : vous présentez simplement vos documents originaux pour vérification
Sécurité et fiabilité :
- Vérification instantanée de la complétude de votre dossier avec alertes automatiques
- Détection des documents périmés (carte d’identité, attestation de droits)
- Réduction drastique des erreurs de saisie manuelle
- Cryptage sécurisé de vos données personnelles selon le RGPD
Organisation optimisée :
- Vous recevez une notification par email ou SMS<
- Confirmation automatique de votre heure d’arrivée et des consignes spécifiques
- Accès direct au service de soins le jour J sans passage par l’administration
- Plan d’accès interactif vers votre service d’hospitalisation
Impact environnemental positif :
La dématérialisation réduit significativement la consommation de papier (plusieurs milliers de pages par établissement annuellement), s’inscrivant dans la démarche de développement durable des établissements de santé.
⚠️ Attention : Même après une préadmission en ligne validée, n’oubliez pas d’apporter vos documents originaux le jour de l’intervention pour vérification réglementaire (pièce d’identité, carte Vitale, carte mutuelle).
Que faire la veille de votre intervention chirurgicale ?
La veille de votre opération constitue une étape cruciale de préparation dans votre parcours chirurgical en France. Plusieurs gestes essentiels garantissent votre sécurité et optimisent les conditions opératoires.trousseau.aphp
Confirmation téléphonique et vérifications :
Le service hospitalier vous contacte généralement par téléphone 24 à 48 heures avant pour :trousseau.aphp
- Confirmer votre heure d’arrivée précise à l’hôpital (généralement 2 heures avant l’intervention)
- Vérifier votre état de santé actuel : absence de fièvre, toux, rhume, infection (tout épisode infectieux peut imposer un report)
- Rappeler les consignes essentielles : jeûne, douche antiseptique, médicaments à prendre ou arrêter
- Répondre à vos dernières questions éventuelles et rassurer votre anxiété
La douche préopératoire antiseptique : geste essentiel
Cette douche obligatoire participe activement à la prévention des infections du site opératoire, complication la plus fréquente en chirurgie touchant 2 à 5% des interventions selon Santé Publique France.urgotouch
Protocole détaillé de la douche préopératoire :
- Utilisez le savon antiseptique fourni par l’hôpital ou acheté en pharmacie (généralement chlorhexidine 4% ou polyvidone iodée)
- Lavez-vous entièrement de la tête aux pieds, en insistant particulièrement sur la zone qui sera opérée
- Faites mousser abondamment pendant au moins 2 minutes
- Rincez soigneusement à l’eau claire tiède
- Séchez-vous avec une serviette propre (idéalement fraîchement lavée)
- Ne pas appliquer de crème hydratante, déodorant, parfum ou maquillage après la douche
- Mettez des vêtements propres et des draps propres dans votre lit
Important : Certains protocoles recommandent deux douches antiseptiques : une la veille au soir et une le matin de l’intervention. Suivez les instructions spécifiques de votre établissement.urgotouch
Consignes de jeûne préopératoire :
Les consignes de jeûne vous ont été communiquées lors de la consultation d’anesthésie. Respectez-les scrupuleusement : elles sont absolument essentielles pour votre sécurité pendant l’anesthésie (prévention de l’inhalation du contenu gastrique).chirurgien-orthopedique-normandie
Consignes standard généralement appliquées :
- Aliments solides : jeûne depuis minuit (soit 6 heures minimum avant l’anesthésie)
- Liquides clairs (eau, thé ou café sans lait ni sucre) : autorisés jusqu’à 2 heures avant l’anesthésie selon recommandations SFAR
- Lait, jus de fruits avec pulpe : considérés comme solides, arrêt à minuit
- Médicaments habituels : selon les instructions précises de l’anesthésiste (certains doivent être pris avec une gorgée d’eau le matin, d’autres arrêtés)
⚠️ Critique : En cas de non-respect du jeûne, votre intervention sera obligatoirement reportée pour raison de sécurité vitale. Un estomac plein expose au risque gravissime d’inhalation pendant l’anesthésie.
Comment se préparer le matin de l’intervention ?
Le jour de votre opération, suivez rigoureusement le protocole établi :chirurgien-orthopedique-normandie
Préparation corporelle matinale :
- Prenez la douche antiseptique si elle n’a pas été faite la veille ou si le protocole en prévoit deux
- Ne vous maquillez pas : le maquillage empêche l’évaluation de votre coloration cutanée (détection de cyanose)
- Retirez le vernis à ongles (y compris semi-permanent et vernis gel) : les ongles servent à surveiller l’oxygénation
- Enlevez tous bijoux, piercing, montres : risque de brûlure électrique au bloc opératoire
- Retirez vos lentilles de contact et portez vos lunettes si nécessaire
- Ne portez pas de prothèse dentaire amovible : risque d’inhalation lors de l’intubation
- Attachez les cheveux longs avec un élastique simple (pas de barrettes métalliques)
Ces retraits permettent la surveillance correcte de vos paramètres vitaux et préviennent des risques graves pendant l’intervention.
Documents et papiers à apporter impérativement :
- Pièce d’identité (carte d’identité ou passeport) et carte Vitale
- Carte de mutuelle ou attestation d’assurance complémentaire
- Ordonnances de vos traitements habituels en cours
- Résultats d’examens préopératoires récents
- Feuille de préadmission imprimée si vous l’avez complétée en ligne
Affaires personnelles à prévoir :
- Vêtements amples et confortables pour le retour (jogging, chemise ample)
- Chaussons ou chaussures fermées antidérapantes pour éviter les chutes
- Nécessaire de toilette : brosse à dents, dentifrice, savon, shampoing
- Chargeur de téléphone portable et écouteurs
- Lunettes de lecture si vous en avez besoin
- Livre ou tablette pour occuper le temps d’attente
💡 Conseil de sécurité : Laissez vos objets de valeur à domicile (bijoux précieux, sommes d’argent importantes). L’hôpital décline toute responsabilité en cas de vol ou de perte.
Accueil et admission dans le service de chirurgie
À votre arrivée à l’heure indiquée, le parcours s’enchaîne de façon organisée :chirurgien-orthopedique-normandie
Passage au bureau des admissions (si préadmission non effectuée) :
- Présentation de vos documents d’identité et de sécurité sociale pour enregistrement
- Signature des documents administratifs : contrat d’hospitalisation, autorisation d’opérer
- Règlement du forfait hospitalier pour l’hospitalisation complète (20 euros/jour, non applicable en ambulatoire)
- Information sur vos droits : Charte de la personne hospitalisée, recours possibles
Accueil et installation dans le service d’hospitalisation :
L’équipe soignante procède aux vérifications de sécurité réglementaires :chirurgien-orthopedique-normandie
Contrôle d’identité et sécurisation :
- Vérification de votre identité par concordance entre vos documents et vos déclarations
- Pose d’un bracelet d’identification sécurisé (généralement au poignet) portant votre nom, prénom, date de naissance et numéro de dossier
- Ce bracelet ne doit jamais être retiré jusqu’à votre sortie : il sécurise tout le parcours
Évaluation de votre état :
- Prise de vos paramètres vitaux : température (détection de fièvre contre-indiquant l’intervention), pouls, tension artérielle, saturation en oxygène
- Pesée pour ajuster les dosages médicamenteux
- Vérification que vous êtes bien à jeun selon les consignes : interrogatoire précis sur l’heure du dernier repas et de la dernière boisson
- Vérification de votre dossier médical : examens préopératoires présents, consentements signés
Installation et préparation finale :
- Installation dans votre chambre ou box d’attente en tenue d’hôpital
- Vous revêtez une blouse d’hôpital fournie par l’établissement (ouverte dans le dos pour faciliter l’accès au bloc)
- Rangement de vos effets personnels dans un casier sécurisé fermant à clé
- Installation d’une perfusion intraveineuse si nécessaire (bras non dominant si possible)
- Administration éventuelle d’une prémédication anxiolytique (benzodiazépine) 1 heure avant le départ au bloc
Cette organisation structurée et protocolisée de votre parcours chirurgical garantit qu’aucun détail n’est laissé au hasard, maximisant votre sécurité.chirurgien-orthopedique-normandie
Comment se déroule le transfert vers le bloc opératoire ?
Le moment du départ vers le bloc opératoire constitue une étape émotionnellement chargée de votre parcours chirurgical en France. L’organisation est pensée pour votre confort psychologique et votre sécurité.institut-vernes
Procédure classique de transfert :
Un brancardier vient vous chercher dans votre chambre selon le planning opératoire établi. Vous êtes transféré sur un brancard jusqu’au bloc opératoire, accompagné par le brancardier qui vérifie une première fois votre identité avant le départ en demandant vos nom, prénom et date de naissance.institut-vernes
Le trajet jusqu’au bloc peut durer quelques minutes. Certains patients apprécient que le brancardier engage la conversation pour détendre l’atmosphère, d’autres préfèrent le silence : n’hésitez pas à exprimer votre préférence.
Procédure innovante « patient debout » :
Certains établissements français pratiquent désormais la procédure du « patient debout » : lorsque votre état le permet et que vous le souhaitez, vous vous rendez au bloc en marchant avec le brancardier, sans fauteuil ni brancard.institut-vernes
Cette approche moderne présente plusieurs avantages :
- Restaure votre autonomie et dignité
- Vous rend pleinement acteur de votre parcours de soins plutôt que spectateur passif
- Réduit l’anxiété : marcher maintient un sentiment de contrôle
- Favorise une mobilisation précoce postopératoire
Zone d’attente pré-bloc (sas) :
Avant d’entrer en salle d’opération, vous patientez quelques minutes dans une zone d’attente où l’équipe effectue les dernières vérifications de sécurité et prépare la salle selon votre intervention spécifique.institut-vernes
La check-list « Sécurité du patient au bloc opératoire » de la HAS : votre garantie de sécurité

Depuis 2010, la Haute Autorité de Santé a rendu obligatoire une check-list structurant 11 points de vigilance critiques répartis en trois phases. Cette procédure, inspirée de l’aviation civile, a permis de réduire de 36% les complications évitables liées à la chirurgie et de 47% la mortalité opératoire selon les études internationales.has-sante+2
Cette check-list est vérifiée oralement en présence de toute l’équipe médico-soignante (chirurgien, anesthésiste, infirmiers de bloc) et avec votre participation active avant l’anesthésie.macsf
Phase 1 : Avant l’induction anesthésique (avant de vous endormir)
Cette première phase se déroule avant que vous ne soyez endormi, en votre présence et avec votre participation :relyens+1
Vérifications d’identité et de procédure :
- Confirmation de votre identité par vous-même : on vous demande de décliner oralement votre nom, prénom et date de naissance (pas seulement acquiescer)
- Vérification de l’intervention prévue en termes précis : « Cholécystectomie par cœlioscopie » et non « opération du ventre »
- Vérification du site opératoire exact : côté droit ou gauche pour les organes pairs (rein, genou, œil), niveau vertébral précis pour chirurgie du rachis
- Confirmation que vous avez signé le consentement éclairé pour l’intervention et l’anesthésie
- Vérification du repérage visible du site opératoire : marque au feutre indélébile par le chirurgien si nécessaire (côté, niveau)
Vérifications de sécurité anesthésique :
- Contrôle du matériel d’anesthésie fonctionnel : respirateur, monitoring, système d’aspiration
- Vérification de la disponibilité des médicaments nécessaires : hypnotiques, morphiniques, curares, drogues d’urgence
- Contrôle de l’installation correcte du patient sur la table d’opération : cohérence avec l’intervention prévue, protection des points d’appui
Évaluation des risques spécifiques :
- Vérification systématique de vos allergies connues (médicaments, latex, antiseptiques) et affichage visible dans la salle
- Évaluation du risque hémorragique : prise d’anticoagulants ou antiagrégants, troubles de coagulation, risque hémorragique de l’intervention
- Évaluation du risque respiratoire : asthme, BPCO, apnée du sommeil, voies aériennes difficiles
Phase 2 : Avant l’incision chirurgicale (temps de pause obligatoire)
Une fois que vous êtes endormi et avant la première incision, l’équipe marque un temps de pause obligatoire :relyens+1
Présentation de l’équipe (Team Time Out) :
- Chaque membre présent dans la salle se présente : chirurgien principal, aides opératoires, anesthésiste-réanimateur, infirmier(s) de bloc, aide-soignant, interne
- Cette présentation améliore la communication d’équipe et la cohésion, facteurs essentiels de sécurité
Confirmation collective (seconde vérification) :
- Reconfirmation orale de votre identité, de l’intervention exacte et du site opératoire (seconde vérification)
- Le chirurgien communique les étapes critiques de l’intervention : difficultés anatomiques anticipées, gestes techniques délicats, durée estimée
- L’anesthésiste mentionne vos comorbidités ou traitements en cours pouvant impacter l’intervention : diabète, anticoagulants, allergies
Vérifications prophylactiques :
- Confirmation de l’antibioprophylaxie si recommandée : administration d’antibiotiques préventifs dans l’heure précédant l’incision
- Vérification de la préparation correcte du champ opératoire : désinfection cutanée large, drapage stérile
Phase 3 : Avant la sortie de salle (fin de l’intervention)
Avant que vous ne quittiez la salle d’opération pour la salle de réveil :macsf+1
Confirmation de l’intervention réalisée :
- Le chirurgien confirme oralement le type exact d’intervention effectuée : parfois différent de ce qui était prévu si découverte peropératoire
- Mention de tout geste complémentaire ou découverte anatomique importante
- Communication sur les suites attendues et les consignes particulières
Vérifications matérielles critiques :
- Décompte final obligatoire des instruments chirurgicaux : champs, pinces, ciseaux, écarteurs (évite l’oubli d’un instrument, complication gravissime mais évitable)
- Décompte des aiguilles utilisées (suture, ponction)
- Décompte des compresses : vérification stricte du nombre initial et final
Ces décomptes sont effectués à voix haute et confirmés par l’infirmier de bloc et le chirurgien. En cas de décompte non concordant, une radiographie de contrôle est effectuée avant votre réveil.
Traçabilité et signalement :
- Identification par étiquetage des prélèvements ou pièces opératoires à analyser : biopsies, organes prélevés, calculs
- Déclaration de tout dysfonctionnement matériel ou événement indésirable survenu : panne d’équipement, incident anesthésique
Pourquoi cette check-list est-elle essentielle dans le parcours chirurgical ?
Cette check-list constitue un socle de sécurité reconnu internationalement et recommandé par l’Organisation Mondiale de la Santé :relyens+1
Bénéfices démontrés par les études scientifiques :
- Réduction de 36% des complications postopératoires toutes causes confondues
- Diminution de 47% de la mortalité liée à la chirurgie
- Quasi-élimination des erreurs de site opératoire (opérer le mauvais côté, la mauvaise personne)
- Prévention des corps étrangers oubliés (compresse, instrument) : complication gravissime nécessitant une réintervention
- Amélioration significative de la communication interprofessionnelle : 60% des événements indésirables en chirurgie sont liés à des défauts de communication
La Société Française de Chirurgie et la SFAR recommandent unanimement cette pratique comme standard de qualité indispensable.macsf
📌 Le saviez-vous ? Cette check-list s’inspire directement des procédures utilisées dans l’aviation civile depuis les années 1930, secteur où elle a prouvé son efficacité exceptionnelle pour réduire les accidents. L’analogie est pertinente : comme un vol, une chirurgie implique des étapes critiques, une équipe pluridisciplinaire et des risques vitaux nécessitant une vigilance maximale.
Qu’est-ce que la salle de réveil et pourquoi est-elle obligatoire ?

Dès la fin de votre intervention, vous êtes transféré en Salle de Surveillance Post-Interventionnelle (SSPI), communément appelée « salle de réveil ». Ce passage est obligatoire dans la très grande majorité des situations, sauf :safeteam+2
- Admission directe en service de réanimation pour les chirurgies très lourdes
- Chirurgie sous anesthésie locale pure réalisée par le chirurgien seul
La SSPI représente une étape critique de votre parcours chirurgical en France : près de la moitié des accidents imputables à l’anesthésie surviennent durant cette période de réveil selon les données du CHU de Nantes.chu-nantes
Objectifs essentiels de la SSPI :
- Surveiller votre réveil progressif de l’anesthésie dans un environnement sécurisé et équipé
- Détecter et traiter rapidement toute complication précoce : respiratoire, cardiaque, hémorragique
- Gérer votre douleur postopératoire immédiate avec des traitements adaptés
- Vérifier que vos fonctions vitales sont stables avant le retour en chambre ou la sortie en ambulatoire
La SSPI est un service spécialisé disposant d’équipements de surveillance continue et de réanimation, avec un personnel hautement qualifié.
Comment se déroule la surveillance en salle de réveil ?
La surveillance commence dès la fin de l’intervention et se poursuit pendant le transfert, assurée par le Médecin Anesthésiste-Réanimateur (MAR) ou l’Infirmier Anesthésiste Diplômé d’État (IADE).emergensim+1
Environnement hautement sécurisé de la SSPI :
Vous êtes installé dans un box individuel équipé de matériel de surveillance continue :emergensim
- Électrocardiogramme continu : détecte tout trouble du rythme cardiaque
- Oxymètre de pouls : capteur au bout du doigt mesurant l’oxygénation du sang
- Tensiomètre automatique : mesure régulière de la pression artérielle
- Scope multiparamétrique : affiche en temps réel tous vos paramètres vitaux
Une infirmière spécialisée en SSPI est présente en permanence à proximité, avec un ratio recommandé d’un soignant pour trois patients maximum, garantissant une réactivité immédiate.dr-said-dahmani+1
Surveillance respiratoire intensive :
- Contrôle de l’extubation si vous avez été intubé : vérification de la récupération des réflexes de protection des voies aériennes
- Surveillance de la fréquence respiratoire : normale entre 12 et 20 cycles/minute
- Évaluation de l’amplitude et symétrie des mouvements thoraciques : détection d’un pneumothorax éventuel
- Oxymétrie de pouls continue : objectif de saturation en oxygène > 95%
- Capnographie : mesure du CO2 expiré vérifiant l’efficacité de votre ventilation
Une oxygénothérapie par lunettes nasales ou masque est généralement maintenue pendant les premières heures.emergensim
Surveillance cardio-circulatoire :
- Électrocardiogramme continu : détection immédiate de tout trouble du rythme (tachycardie, bradycardie, extrasystoles)
- Mesure régulière de la pression artérielle : toutes les 5 à 15 minutes selon votre stabilité
- Surveillance du pouls et de la perfusion périphérique : coloration des extrémités, temps de recoloration capillaire
- Contrôle du débit et de l’aspect de la perfusion intraveineuse
Surveillance neurologique :
- Évaluation de votre niveau de vigilance selon des scores validés (score de Aldrete, score de Ramsay)
- Contrôle de votre récupération cognitive : orientation temporo-spatiale (où êtes-vous ? quel jour sommes-nous ?)
- Vérification de la récupération motrice, particulièrement critique après anesthésie locorégionale (péridurale, rachianesthésie)
Gestion optimale de la douleur :
La prise en charge de votre douleur constitue une priorité absolue en SSPI :chu-nantes
- Évaluation régulière avec des échelles adaptées : EVA (Échelle Visuelle Analogique) de 0 à 10, échelle numérique, échelle verbale simple
- Administration d’antalgiques selon protocole multimodal :
- Palier 1 : paracétamol en perfusion (Perfalgan)
- Palier 2 : tramadol, néfopam
- Palier 3 : morphiniques (morphine, oxycodone) en titration prudente
- Ajustement du traitement en fonction de votre ressenti : l’objectif est de maintenir la douleur à un niveau inférieur à 3/10 au repos
- Techniques complémentaires si besoin : anesthésie locorégionale continue (cathéter péridural), blocs nerveux périphériques
Une douleur mal contrôlée en SSPI retarde le réveil, augmente les nausées et vomissements, et complique la récupération.chu-nantes
Surveillance des drainages et bilans :
- Contrôle des drains chirurgicaux si présents : aspect du liquide drainé (séreux, sanguin, bilieux), débit horaire
- Surveillance minutieuse des saignements au niveau du pansement : tout saignement abondant est signalé immédiatement
- Réalisation d’examens complémentaires si nécessaire : prise de sang (hémoglobine, coagulation), radiographie thoracique, échographie
Combien de temps reste-t-on en salle de réveil ?
Il n’existe pas de durée standard de séjour en SSPI : elle varie considérablement de quelques minutes à plusieurs heures selon votre récupération individuelle et le type d’intervention.safeteam+1
Facteurs influençant la durée de séjour en SSPI :
- Type et durée de l’anesthésie : une anesthésie générale de 4 heures nécessite une surveillance plus prolongée qu’une rachianesthésie de 1 heure
- Nature et complexité de l’intervention chirurgicale : une chirurgie cardiaque nécessite une surveillance plus longue qu’une cœlioscopie simple
- Votre état de santé général et vos comorbidités : un patient cardiaque ou insuffisant respiratoire nécessite une surveillance prolongée
- Qualité de votre réveil : certains patients se réveillent rapidement, d’autres progressivement
- Stabilité de vos paramètres vitaux
- Niveau de douleur et efficacité des traitements antalgiques
Critères de sortie de SSPI :
Votre sortie est décidée par le médecin anesthésiste selon des critères cliniques précis et objectifs :dr-said-dahmani
- Stabilité des paramètres vitaux maintenue sur au moins 30 minutes : tension artérielle, fréquence cardiaque, fréquence respiratoire
- Récupération d’une ventilation spontanée efficace avec saturation en oxygène > 95% en air ambiant
- Retour d’une vigilance adaptée : vous êtes réveillé, orienté, répondez de façon cohérente aux questions simples
- Absence de nausées ou vomissements non contrôlés ou réponse favorable aux antiémétiques
- Douleur correctement contrôlée avec score < 3/10
- Absence de saignement anormal au niveau du pansement
- Récupération motrice suffisante après anesthésie locorégionale : mobilisation des jambes, sensibilité conservée
Certains établissements utilisent des scores validés comme le score d’Aldrete modifié qui évalue cinq paramètres : activité motrice, respiration, circulation, conscience et coloration. Un score ≥ 9/10 autorise généralement la sortie de SSPI.safeteam
💡 Bon à savoir : Votre temps en SSPI n’est pas « perdu » : cette surveillance intensive prévient les complications graves (détresse respiratoire, infarctus, hémorragie) et améliore significativement la sécurité de votre parcours chirurgical. La SSPI est l’un des progrès majeurs de la médecine moderne ayant permis de réduire drastiquement la mortalité anesthésique.
Comment se passe le retour en chambre après la SSPI ?
Après autorisation de sortie de la SSPI par le médecin anesthésiste, vous regagnez votre chambre en hospitalisation complète ou la zone de surveillance en ambulatoire.chirurgien-orthopedique-normandie
Transfert et transmission des informations :
Un brancardier vous accompagne jusqu’à votre chambre où l’équipe soignante du service d’hospitalisation vous accueille. L’infirmière de SSPI transmet à l’équipe du service toutes les informations essentielles par un procédé appelé « relève » ou « transmission ciblée » :chirurgien-orthopedique-normandie
- Déroulement de l’intervention et durée
- Type d’anesthésie réalisée
- Incidents ou difficultés éventuels
- Traitements administrés en SSPI
- Niveau de douleur et antalgiques efficaces
- Consignes particulières du chirurgien et de l’anesthésiste
Surveillance continue en service :
L’équipe soignante poursuit la surveillance postopératoire selon un protocole établi :chirurgien-orthopedique-normandie
- Prise régulière des paramètres vitaux : température (détection de fièvre signalant une infection), tension artérielle, pouls, saturation en oxygène, fréquence respiratoire
- Surveillance du pansement opératoire : aspect, présence de saignement, œdème localisé
- Surveillance des drains éventuels : débit, aspect du liquide drainé, bon fonctionnement
- Évaluation répétée de votre douleur : toutes les 4 heures minimum avec échelles validées
- Surveillance de la reprise du transit intestinal si chirurgie abdominale : reprise des gaz, selles, absence de ballonnement
- Surveillance de la diurèse : volume urinaire, aspect, retrait de la sonde urinaire dès que possible
- Détection précoce de complications : fièvre, tachycardie, dyspnée, douleur thoracique, œdème d’un mollet
Qu’est-ce que la Réhabilitation Améliorée Après Chirurgie (RAAC) ?

Votre parcours chirurgical en France s’inscrit de plus en plus dans une démarche de Réhabilitation Améliorée Après Chirurgie (RAAC), programme recommandé par la HAS depuis 2016.cerclh
Principes révolutionnaires de la RAAC :
Cette approche moderne transforme radicalement le parcours postopératoire traditionnel en favorisant votre récupération rapide par des mesures validées scientifiquement.cerclh
L’ancienne vision considérait le patient comme « malade » devant rester alité, à jeun, avec de nombreux dispositifs invasifs. La RAAC inverse ce paradigme : vous êtes considéré comme une personne en bonne santé temporairement diminuée devant retrouver rapidement son autonomie.
Les trois phases de la RAAC :
Phase préopératoire (optimisation)
- Information complète sur le parcours avec remise d’un livret patient
- Optimisation nutritionnelle : correction d’une anémie, d’une dénutrition
- Préparation physique adaptée : exercices respiratoires, renforcement musculaire
- Gestion de l’anxiété : consultation avec psychologue si besoin, techniques de relaxation
- Arrêt du tabac au moins 4 semaines avant l’intervention (réduit de 50% les complications respiratoires)
Phase peropératoire (minimisation du traumatisme) cerclh
- Chirurgie mini-invasive privilégiée quand possible : cœlioscopie, robot-assistée
- Anesthésie adaptée : techniques limitant les effets secondaires
- Gestion optimale de la douleur : anesthésie multimodale, blocs nerveux périphériques
- Prévention de l’hypothermie : réchauffement actif (couvertures chauffantes)
- Gestion restrictive des fluides : évite la surcharge hydrique
Phase postopératoire (récupération accélérée) cerclh
Réalimentation précoce :
- Reprise de la boisson dès que vous êtes bien réveillé (2-4 heures après l’intervention)
- Alimentation légère dès le soir même ou le lendemain selon la chirurgie
- Abandon des anciennes pratiques de jeûne prolongé qui affaiblissaient le patient et retardaient la cicatrisation
Mobilisation précoce :
- Lever au fauteuil dès le soir de l’intervention si possible (4-6 heures après)
- Déambulation dans le couloir dès le lendemain avec aide-soignant ou kinésithérapeute
- Objectif : marcher 30 minutes par jour réparties en plusieurs fois
- Cette mobilisation réduit de 60% le risque de phlébite et d’embolie pulmonaire
- Traitement antalgique multimodal combinant plusieurs classes de médicaments : paracétamol + anti-inflammatoires + morphiniques si nécessaire
- Anticipation de la douleur : prise systématique selon horaire plutôt que traitement à la demande
- Objectif : vous permettre de bouger et respirer confortablement (douleur < 3/10)
Retrait précoce des dispositifs invasifs :
- Ablation rapide de la sonde urinaire si elle a été posée (dans les 24 heures généralement)
- Retrait précoce des drains chirurgicaux dès que le débit est faible (< 50 ml/24h)
- Arrêt de la perfusion dès que vous buvez correctement (généralement J1 ou J2)
Bénéfices démontrés de la RAAC :
Les études scientifiques publiées dans des revues médicales de référence comme The Lancet et le British Medical Journal montrent des résultats impressionnants :cerclh
- Réduction de 30 à 50% des complications postopératoires : infections, phlébites, pneumonies
- Diminution de la durée d’hospitalisation de 2 à 3 jours en moyenne (40% de réduction)
- Durée de convalescence réduite de 30% : reprise plus rapide des activités quotidiennes et professionnelles
- Amélioration significative de la satisfaction des patients et de leur entourage
- Pas d’augmentation du taux de réhospitalisation : la sécurité est maintenue
- Réduction des coûts pour l’Assurance Maladie et les établissements
🔗 Lien interne suggéré : Pour optimiser votre convalescence à domicile après votre sortie, consultez notre guide complet sur la récupération post-chirurgie : conseils et bonnes pratiques.
Quelle est la durée d’hospitalisation après une chirurgie ?
La durée de séjour en hospitalisation complète varie considérablement selon plusieurs facteurs :chirurgie-orthopedique-beaujolais
Facteurs déterminants :
- Type et complexité de l’intervention chirurgicale
- Votre âge : les patients jeunes récupèrent généralement plus rapidement
- État de santé général et comorbidités : diabète, insuffisance cardiaque, BPCO
- Qualité de votre récupération postopératoire
- Survenue ou non de complications : infection, saignement, désunion de suture
- Application ou non d’un protocole RAAC : peut réduire la durée de 30-40%
- Votre environnement social : possibilité d’aide à domicile
Exemples de durées moyennes d’hospitalisation :
Chirurgie orthopédique :
- Arthroscopie du genou : 1-2 jours
- Prothèse totale de hanche avec RAAC : 3-5 jours (vs 8-10 jours sans RAAC)
- Prothèse totale de genou : 4-6 jours
- Chirurgie du rachis simple : 3-5 jours
Chirurgie digestive :
- Appendicectomie non compliquée : 2-3 jours
- Cholécystectomie (vésicule biliaire) : 1-3 jours
- Chirurgie colorectale avec RAAC : 4-6 jours (vs 8-12 jours sans RAAC)
- Gastrectomie : 7-10 jours
Chirurgie gynécologique :
- Hystérectomie par cœlioscopie : 2-4 jours
- Césarienne : 3-4 jours
- Myomectomie : 3-5 jours
Chirurgie cardiaque et vasculaire :
- Pontage coronarien : 7-10 jours
- Remplacement valvulaire : 8-12 jours
- Endartériectomie carotidienne : 2-3 jours
Comment se passe une sortie en chirurgie ambulatoire ?
Pour une chirurgie ambulatoire, vous restez en surveillance quelques heures après l’intervention avant d’être autorisé à rentrer chez vous le jour même.ch-morlaix+1
Durée de surveillance en ambulatoire :
Généralement 4 à 8 heures après l’intervention selon :
- Le type de chirurgie réalisée
- Le type d’anesthésie (générale vs locorégionale)
- Votre vitesse de récupération
- L’horaire de votre intervention (matin vs après-midi)
Conditions strictes de sortie en ambulatoire :
La sortie n’est autorisée que si toutes ces conditions sont réunies :chirurgie-orthopedique-beaujolais
Critères médicaux :
- Stabilité de vos paramètres vitaux sur au moins 1 heure
- Douleur correctement contrôlée avec traitement oral
- Absence de nausées ou vomissements persistants
- Capacité à boire sans vomir
- Capacité à uriner spontanément
- Absence de saignement anormal
- Pansement propre et sec
Critères organisationnels obligatoires :
- Vous disposez d’un téléphone fixe ou mobile pour pouvoir appeler et être appelé
- Vous pouvez être raccompagné à domicile par un adulte responsable : interdiction formelle de conduire dans les 24 heures suivant une anesthésie générale (risque de somnolence résiduelle, altération des réflexes)
- Vous ne serez pas seul durant la nuit suivant l’intervention (adulte responsable à proximité)
- Votre domicile est situé à moins de 1 heure de l’établissement en cas de complications nécessitant un retour
Le non-respect de ces conditions impose une hospitalisation complète pour votre sécurité.chirurgie-orthopedique-beaujolais
Suivi téléphonique à domicile :
Un suivi téléphonique est systématiquement réalisé par l’équipe soignante le lendemain de votre retour à domicile pour vérifier :vivalto-sante
- L’absence de complication : fièvre, saignement, douleur intense
- L’efficacité du traitement antalgique prescrit
- Votre bonne compréhension des consignes postopératoires
- Votre capacité à gérer seul votre convalescence
- Les éventuelles questions ou inquiétudes
Ce suivi téléphonique fait partie intégrante de votre parcours chirurgical et garantit la sécurité de la chirurgie ambulatoire.vivalto-sante
Quels documents vous sont remis à la sortie de l’hôpital ?
La sortie d’hospitalisation marque une étape administrative importante de votre parcours chirurgical en France. Plusieurs documents essentiels et obligatoires vous sont remis, chacun ayant une fonction précise.hopital-foch+2
Le bon de sortie : document administratif obligatoire
Le bon de sortie (ou bulletin de sortie) constitue le document attestant officiellement de votre sortie de l’établissement de santé.mutuelle-conseil
Utilité du bon de sortie :
Ce document doit être transmis dans les meilleurs délais à plusieurs organismes :mutuelle-conseil
- Votre employeur ou Pôle Emploi si vous êtes demandeur d’emploi
- Votre Caisse Primaire d’Assurance Maladie (CPAM)
- Votre mutuelle santé ou complémentaire
Le bon de sortie permet à ces organismes de :mutuelle-conseil
- Ouvrir vos droits au remboursement des frais d’hospitalisation
- Calculer vos indemnités journalières si vous êtes en arrêt de travail
- Mettre un terme administratif à votre hospitalisation
- Clôturer votre dossier de prise en charge
⚠️ Délai de transmission : Transmettez ce document rapidement (dans les 48 heures idéalement) pour éviter tout retard dans vos remboursements et le versement de vos indemnités journalières.mutuelle-conseil
La lettre de liaison et documents de continuité des soins
Ces documents médicaux assurent la continuité de votre prise en charge après l’hospitalisation :omedit-paysdelaloire+1
Compte-rendu opératoire :
Document rédigé par le chirurgien détaillant :hopital-foch
- La date et l’heure de l’intervention
- Le type exact de chirurgie réalisée avec terminologie médicale précise
- Les techniques utilisées : chirurgie ouverte, cœlioscopie, robot-assistée
- Les découvertes peropératoires éventuelles : lésions inattendues, adhérences
- Les gestes complémentaires effectués
- Les incidents ou difficultés rencontrés
- Le matériel implanté le cas échéant : prothèse, plaque, vis, avec références exactes et numéros de lot (traçabilité)
Compte-rendu d’hospitalisation :
Synthèse complète de votre séjour comprenant :hopital-foch
- Le motif d’hospitalisation initial
- L’évolution de votre état pendant le séjour jour par jour
- Les examens réalisés et leurs résultats : biologiques, radiologiques
- Les traitements administrés avec posologies
- Les soins effectués par l’équipe paramédicale
- L’état à la sortie et les consignes de suivi
Fiche de liaison soignante :
Document destiné aux professionnels qui vont poursuivre vos soins (médecin traitant, infirmière à domicile, kinésithérapeute) précisant :omedit-paysdelaloire
- Les soins locaux à poursuivre : fréquence des pansements, technique, produits à utiliser
- Le protocole de surveillance des complications : signes d’alerte, conduite à tenir
- Les consignes de mobilisation et d’activité physique : port de charges autorisé, déplacements
- Les restrictions éventuelles : interdiction de conduite automobile (jusqu’à quand), éviction de certaines activités
Consignes pour le retour à domicile :
Fiche pratique vous expliquant en langage accessible :essentiel-autonomie
- Les signes d’alerte nécessitant de contacter un médecin : fièvre > 38,5°C, douleur intense, saignement
- Les coordonnées du service à appeler en cas de problème : numéro direct 24h/24
- Les rendez-vous de suivi déjà programmés avec dates et heures
- Les consignes d’hygiène : douche autorisée ou non, protection du pansement
- Les consignes de vie quotidienne : alimentation, activité physique, reprise du travail
L’ordonnance de sortie : votre traitement à domicile
L’ordonnance de sortie est un document médico-légal essentiel prescrivant tous les traitements à poursuivre ou débuter à domicile.sfar+1
Contenu obligatoire selon la réglementation :
Selon les recommandations de la SFAR et l’Ordre National des Pharmaciens, l’ordonnance doit être rigoureusement structurée :omedit-paysdelaloire
En-tête et identification :
- Vos nom, prénom et date de naissance complète
- Nom du médecin prescripteur avec numéro RPPS (Répertoire Partagé des Professionnels de Santé)
- Coordonnées du service hospitalier : nom, téléphone
- Date de prescription
Pour chaque médicament :omedit-paysdelaloire
- Dénomination Commune Internationale (DCI) plutôt que nom commercial : « paracétamol » au lieu de « Doliprane »
- Dosage précis : 1000 mg, 500 mg, etc.
- Forme galénique : comprimé, gélule, solution buvable, suppositoire, injectable
- Posologie détaillée : nombre de prises par jour, horaires précis, avec ou sans repas
- Voie d’administration pour les injectables : intraveineuse, sous-cutanée, intramusculaire
- Durée exacte du traitement : 5 jours, 7 jours, 1 mois
Médicaments couramment prescrits à la sortie :
Antalgiques :omedit-paysdelaloire
- Palier 1 : paracétamol 1000 mg 4 fois/jour (traitement de base)
- Palier 2 : tramadol, codéine, néfopam (douleur modérée à sévère)
- Palier 3 : morphine, oxycodone (douleur sévère, durée limitée)
Anti-inflammatoires :
- Ibuprofène, kétoprofène : si absence de contre-indication (ulcère, insuffisance rénale)
- Prescrits avec protecteur gastrique (oméprazole, pantoprazole)
Antibiotiques :
- Si risque infectieux élevé ou infection avérée
- Durée généralement 5 à 7 jours, rarement plus
- Importance de respecter la durée complète même si amélioration
Anticoagulants préventifs :
- Prévention de la phlébite après certaines chirurgies : orthopédie, cancer, alitement prolongé
- Héparine de bas poids moléculaire (HBPM) en injection sous-cutanée quotidienne
- Durée : généralement 2 à 4 semaines selon le risque
Protecteurs gastriques :
- Oméprazole, esoméprazole : si prise d’anti-inflammatoires ou d’anticoagulants
Laxatifs :
- Prévention de la constipation liée aux morphiniques : macrogol, lactulose
- À poursuivre tant que morphiniques prescrits
Mention explicite de vos traitements habituels :sfar+1
- Poursuite de vos traitements chroniques : antihypertenseurs, antidiabétiques, hormones thyroïdiennes
- Arrêt temporaire si nécessaire avec date de reprise : anticoagulants parfois suspendus quelques jours
- Modification de dosage si adaptation nécessaire
Signature manuscrite obligatoire du médecin prescripteur.omedit-paysdelaloire
Ordonnances spécifiques pour stupéfiants :
Pour les stupéfiants (morphine, oxycodone, fentanyl), une ordonnance sécurisée spécifique est nécessaire avec les quantités inscrites en toutes lettres et une durée maximale de 28 jours.omedit-paysdelaloire
⚠️ Important : Présentez rapidement cette ordonnance à votre pharmacien (dans les 24-48 heures) pour assurer la continuité de votre traitement et éviter toute douleur ou complication liée à une interruption.omedit-paysdelaloire
Le certificat d’arrêt de travail
Si votre état nécessite un arrêt de travail postopératoire, le médecin vous remet un certificat d’arrêt de travail.epaule-toulouse+1
Durée de l’arrêt de travail après chirurgie :
La durée varie considérablement selon :payfit+1
- Le type d’intervention chirurgicale : mineure, moyenne, majeure
- Votre activité professionnelle : sédentaire (bureau) vs physique (port de charges)
- La survenue ou non de complications
- Votre vitesse de récupération individuelle
Exemples de durées indicatives :epaule-toulouse
Travail sédentaire (bureau, informatique, administration) :
- Chirurgie mineure (cœlioscopie simple) : 3-7 jours
- Chirurgie moyenne (cholécystectomie, appendicectomie) : 2-4 semaines
- Chirurgie majeure (colorectale, gynécologie lourde) : 4-8 semaines
Travail moyennement sollicitant (station debout prolongée, déplacements fréquents) :
- Chirurgie mineure : 1-2 semaines
- Chirurgie moyenne : 4-8 semaines
- Chirurgie majeure : 8-12 semaines
Travail manuel lourd (port de charges > 10 kg, travail physique intense) :
- Chirurgie mineure : 2-3 semaines
- Chirurgie moyenne : 2-3 mois
- Chirurgie majeure : 3-6 mois
Chirurgie orthopédique (durées souvent plus longues) :epaule-toulouse
- Prothèse de hanche : 2-4 mois
- Prothèse de genou : 3-4 mois
- Chirurgie de l’épaule : 3-6 mois selon profession
Flexibilité de prescription :
Selon l’Assurance Maladie, le médecin détermine librement la durée d’arrêt sans minimum ni maximum imposé. Cette durée peut être prolongée ultérieurement par votre médecin traitant si votre récupération le nécessite ou en cas de complications.payfit
Quelles formalités administratives avant de quitter l’hôpital ?
Avant de quitter l’établissement, vous devez passer au bureau des admissions pour régler certains frais non pris en charge par l’Assurance Maladie.mutuelle-conseil
Frais à régler à la sortie :
Forfait hospitalier journalier :ymanci
- Montant en 2025 : 20 euros par jour pour tout séjour supérieur à 24 heures
- Non applicable pour la chirurgie ambulatoire (retour le jour même)
- Ce forfait participe aux frais d’hébergement et de restauration
- Il n’est pas remboursé par la Sécurité Sociale mais généralement pris en charge par les mutuelles selon votre contrat
Prestations de confort :
- Location de télévision : environ 5-10 euros par jour
- Téléphone au lit : tarif variable selon établissement
- Chambre individuelle (si demandée et non justifiée médicalement) : 50-80 euros par jour selon établissement et localisation
Ticket modérateur :ymanci
- 20% du tarif de convention pour les interventions standards
- Possibilité de tiers payant selon votre mutuelle : vous ne payez rien à la sortie, la mutuelle règle directement
Cas de prise en charge à 100% (exonération) :
Vous ne payez ni ticket modérateur ni forfait hospitalier dans certaines situations :ymanci
- Opération concernant une Affection Longue Durée (ALD) reconnue
- Chirurgie chez une femme enceinte de plus de 4 mois (5ème mois)
- Chirurgie consécutive à un accident du travail ou maladie professionnelle
- Bénéficiaires de la CMU-C ou CSS (Complémentaire Santé Solidaire)
- Hospitalisation de plus de 30 jours consécutifs : exonération du forfait au-delà
Comment se passe le remboursement de votre chirurgie ?
Comprendre le système de remboursement vous évite les mauvaises surprises financières dans votre parcours chirurgical en France.ymanci
Prise en charge par l’Assurance Maladie :
Taux de remboursement standard :ymanci
L’Assurance Maladie rembourse 80% du tarif de convention pour :
- Les frais de séjour hospitalier : chambre, plateau technique, nursing
- Les frais de salle d’opération : personnel, matériel, consommables
- Les honoraires du chirurgien et de l’anesthésiste (sur la base du tarif conventionnel)
- Les analyses et examens liés aux soins : biologie, radiologie
La consultation d’anesthésie préopératoire est prise en charge à 70% du tarif de convention.ymanci
Rôle essentiel de votre mutuelle :
Votre complémentaire santé intervient pour rembourser :ymanci
- Le ticket modérateur (20% restants dans le cas général)
- Tout ou partie du forfait hospitalier selon votre contrat : certaines mutuelles le prennent en charge intégralement, d’autres partiellement
- Tout ou partie des dépassements d’honoraires selon votre niveau de garanties :
- Contrat base : remboursement limité (100% du tarif Sécu, soit faible sur les dépassements)
- Contrat intermédiaire : 200-300% du tarif Sécu
- Contrat supérieur : 400-500% du tarif Sécu ou plus
- Les frais de confort selon les options souscrites : chambre particulière, télévision
Dépassements d’honoraires : point d’attention :
Les chirurgiens et anesthésistes exerçant en secteur 2 (secteur à honoraires libres) peuvent pratiquer des dépassements d’honoraires. Ces dépassements sont :notretemps
- Partiellement ou totalement remboursés par votre mutuelle selon votre contrat
- Variables selon la réputation, l’expérience et la localisation du praticien
- Mentionnés sur le devis préopératoire obligatoire que vous avez reçu
💡 Conseil pratique : Vérifiez systématiquement avec votre mutuelle le montant de votre reste à charge réel AVANT l’intervention pour éviter les surprises. Certaines mutuelles proposent un service d’étude de devis gratuit.
Délais de transmission des documents administratifs
Le respect des délais légaux conditionne l’ouverture de vos droits aux remboursements et indemnités.mutuelle-conseil
Documents à transmettre rapidement :
Bulletin d’hospitalisation :
- Délai : dans les 2 jours suivant votre entrée
- Destinataires : CPAM et employeur
- Objectif : ouvrir vos droits aux indemnités journalières dès le début de l’arrêt
Bon de sortie :mutuelle-conseil
- Délai : dans les meilleurs délais après votre sortie (48 heures recommandé)
- Destinataires : CPAM, employeur et mutuelle
- Objectif : clôturer l’hospitalisation et finaliser les remboursements
Certificat d’arrêt de travail :payfit
- Délai : dans les 48 heures suivant sa délivrance
- Destinataires : CPAM (volets 1 et 2) et employeur (volet 3)
- Objectif : percevoir les indemnités journalières sans délai de carence supplémentaire
Conséquences du retard de transmission :
Le non-respect de ces délais peut entraîner :payfit+1
- Un retard dans le versement de vos indemnités journalières (plusieurs semaines parfois)
- Une suspension temporaire de vos droits nécessitant des démarches de régularisation
- Des pénalités financières : réduction de 50% du montant des indemnités journalières en cas de transmission tardive de l’arrêt
- Des complications administratives prolongées avec échanges de courriers
💡 Astuce pratique : Photographiez tous vos documents avant de les envoyer et conservez les accusés de réception postaux (envoi en recommandé avec AR pour les documents importants). Utilisez également les télétransmissions via votre espace personnel Ameli.fr quand c’est possible.
Quels sont les rendez-vous de contrôle après une opération ?
Le suivi postopératoire constitue la dernière étape essentielle de votre parcours chirurgical en France. Ces consultations garantissent la qualité de votre récupération et détectent précocement toute complication.chirurgien-orthopedique-normandie
Consultations avec le chirurgien :
Des rendez-vous de contrôle sont systématiquement programmés avec votre chirurgien :chirurgien-orthopedique-normandie
Premier rendez-vous postopératoire :
- Timing : généralement entre 7 et 15 jours après l’intervention selon le type de chirurgie
- Objectifs multiples :chirurgien-orthopedique-normandie
- Vérifier la bonne évolution de la cicatrisation : absence d’infection, de désunion, d’hématome
- Retirer les fils, agrafes ou drains si nécessaire
- Évaluer votre douleur résiduelle et son retentissement sur vos activités
- Adapter le traitement antalgique si besoin : augmenter, diminuer, modifier
- Vérifier l’absence de complication : infection, saignement tardif, collection
- Communiquer les résultats des analyses anatomopathologiques si prélèvements effectués (biopsie, pièce opératoire)
- Répondre à vos questions sur la récupération
Consultations de suivi ultérieures :chirurgien-orthopedique-normandie
- Rythme variable selon la chirurgie : à 1 mois, 3 mois, 6 mois, 1 an, puis annuellement pour certaines chirurgies
- Évaluation de la récupération fonctionnelle : mobilité articulaire, force musculaire, gêne fonctionnelle
- Adaptation de la rééducation si nécessaire : prolongation, intensification
- Autorisation de reprise progressive des activités sportives ou professionnelles : échéances précises
- Surveillance à long terme pour certaines chirurgies : prothèses (radiographies de contrôle), chirurgie oncologique (détection de récidive)
Remboursement :
Ces consultations postopératoires sont prises en charge par l’Assurance Maladie au même titre que les consultations classiques : 70% du tarif de convention pour un médecin secteur 1, le reste remboursé par votre mutuelle.ymanci
Quel est le rôle du médecin traitant dans votre suivi ?
Votre médecin traitant joue un rôle central dans la coordination de votre suivi postopératoire.sfar
Transmission d’information et coordination :
Il reçoit le compte-rendu d’hospitalisation complet, lui permettant de connaître :sfar
- Le déroulement exact de votre intervention et les gestes réalisés
- Les traitements mis en place et leur justification
- Les consignes de suivi spécifiques du chirurgien
- Les complications éventuelles survenues pendant le séjour
Missions essentielles du médecin traitant :
Suivi de proximité :
- Surveillance rapprochée de votre récupération : visites à domicile possibles si mobilité réduite
- Évaluation de votre état général : fatigue, moral, autonomie
- Détection précoce de complications mineures : infection superficielle de cicatrice, constipation, troubles du sommeil, anxiété
Gestion des traitements :sfar
- Renouvellement des ordonnances si nécessaire : antalgiques, anticoagulants
- Adaptation des posologies selon votre évolution et votre tolérance
- Gestion des interactions médicamenteuses avec vos traitements habituels repris
- Prescription d’examens complémentaires si besoin : prise de sang de contrôle (hémoglobine, coagulation), échographie de cicatrice
Prolongation de l’arrêt de travail :payfit
Si votre récupération est plus lente que prévu, si une complication survient ou si votre activité professionnelle est incompatible avec votre état, votre médecin traitant peut prolonger votre arrêt de travail au-delà de la durée initialement prescrite à la sortie.payfit
Coordination pluridisciplinaire :sfar
Il assure le lien entre les différents intervenants :
- Chirurgien : transmission d’informations sur l’évolution, demande de consultation anticipée si problème
- Kinésithérapeute : prescription de séances supplémentaires si besoin
- Infirmière à domicile : prescription de soins de pansements, injections
- Autres spécialistes si besoin : cardiologue, endocrinologue, psychologue
Cette coordination garantit la cohérence de votre parcours de soins, principe fondamental du système de santé français selon l’Assurance Maladie.sfar
Quand la kinésithérapie est-elle nécessaire après une chirurgie ?
La rééducation postopératoire s’avère indispensable après de nombreuses interventions chirurgicales.ymanci
Indications principales de la kinésithérapie :
Chirurgie orthopédique (indication la plus fréquente) :
- Prothèse de hanche ou de genou : rééducation intensive pendant 2-3 mois (30 à 50 séances)
- Ligamentoplastie du genou (reconstruction LCA) : rééducation sur 6-9 mois, reprise sport à 9-12 mois
- Chirurgie de l’épaule (coiffe des rotateurs, capsulite) : 3-6 mois de kinésithérapie
- Chirurgie du rachis (hernie discale, arthrodèse) : renforcement musculaire progressif, école du dos
Chirurgie abdominale :
- Kinésithérapie respiratoire préventive des complications pulmonaires (encombrement, atélectasie)
- Rééducation du périnée après chirurgie pelvienne ou colorectale
- Drainage lymphatique manuel après chirurgie extensive, lymphadénectomie
Chirurgie thoracique :
- Kinésithérapie respiratoire intensive pour prévenir l’encombrement et favoriser la réexpansion pulmonaire
Chirurgie vasculaire :
- Rééducation à la marche, renforcement musculaire des membres inférieurs
Objectifs multiples de la rééducation :
- Récupérer la mobilité articulaire complète (amplitude des mouvements)
- Restaurer la force musculaire perdue pendant l’immobilisation (fonte musculaire rapide)
- Prévenir les raideurs et rétractions : capsulite rétractile, limitation d’amplitude
- Corriger les compensations posturales : boiterie, asymétrie, mauvaises postures
- Accélérer le retour à l’autonomie dans les gestes quotidiens : s’habiller, marcher, monter escaliers
- Permettre la reprise du sport progressivement et en sécurité
Prescription et remboursement :
La kinésithérapie est prescrite par le chirurgien à la sortie ou par votre médecin traitant. Elle est remboursée à hauteur de 60% du tarif de base de la Sécurité Sociale, le reste étant généralement pris en charge par votre mutuelle selon votre contrat.ymanci
Le nombre de séances prescrites varie considérablement :
- 10 séances pour une intervention mineure
- 20-30 séances pour une chirurgie orthopédique moyenne
- 50-80 séances pour une prothèse de hanche ou genou
- Renouvellement possible si nécessaire après réévaluation médicale
L’hospitalisation à domicile (HAD) : alternative innovante
Dans certaines situations complexes, une hospitalisation à domicile peut être organisée pour poursuivre des soins hospitaliers à votre domicile.essentiel-autonomie
Qu’est-ce que l’HAD ?
L’Hospitalisation à Domicile permet de bénéficier de soins hospitaliers techniques et complexes à domicile, évitant ou raccourcissant l’hospitalisation traditionnelle tout en profitant du confort de votre environnement familial.essentiel-autonomie
Soins réalisables en HAD :essentiel-autonomie
- Pansements complexes de plaies chirurgicales : abdomen ouvert, plaies difficiles à cicatriser
- Antibiothérapie intraveineuse prolongée : infections osseuses, endocardites
- Nutrition parentérale (alimentation par perfusion) ou entérale par sonde
- Surveillance de drainage : drain de Redon, drain pleural
- Chimiothérapie selon certains protocoles avec surveillance rapprochée
- Soins palliatifs : fin de vie à domicile si souhait du patient
Organisation de l’HAD :
Une équipe pluridisciplinaire coordonnée intervient à votre domicile :essentiel-autonomie
- Médecin coordinateur : supervise la prise en charge, ajuste les traitements
- Infirmières spécialisées : effectuent les soins techniques quotidiens ou plusieurs fois par jour
- Aides-soignants : soins d’hygiène, aide aux transferts
- Kinésithérapeutes : rééducation à domicile si besoin
- Diététicienne : adaptation alimentaire, nutrition artificielle
- Psychologue : soutien psychologique pour vous et votre entourage
Avantages démontrés de l’HAD :essentiel-autonomie
- Confort de votre environnement familial : présence des proches, repères habituels
- Réduction du risque d’infections nosocomiales : moins d’exposition aux germes hospitaliers
- Maintien du lien social et familial : vie de famille préservée
- Réduction des coûts pour l’Assurance Maladie : 30-40% moins cher qu’une hospitalisation classique
- Satisfaction élevée des patients selon les enquêtes : 95% de patients satisfaits
Prise en charge financière :
L’HAD est intégralement prise en charge par l’Assurance Maladie dans les mêmes conditions qu’une hospitalisation classique : 80% du tarif (100% si ALD), sans forfait hospitalier.essentiel-autonomie
🔗 Lien externe : Pour plus d’informations sur l’HAD, consultez le site de la Fédération Nationale des Établissements d’Hospitalisation à Domicile (FNEHAD).
Quels sont vos droits fondamentaux pendant le parcours chirurgical ?
La Charte de la personne hospitalisée définit vos droits fondamentaux dès que vous êtes pris en charge par un établissement de santé public ou privé en France. Ces droits sont opposables : vous pouvez les faire valoir légalement en toutes circonstances.service-public
Liberté de choix et égalité d’accès aux soins
Libre choix de l’établissement :service-public
Vous pouvez choisir l’établissement qui vous prendra en charge, dans la limite des possibilités de chaque structure : autorisations d’activité, capacité d’accueil, délais d’intervention. Cette liberté de choix s’exerce en concertation avec votre médecin qui vous oriente vers l’établissement le plus adapté à votre situation médicale.
Égalité d’accès sans discrimination :service-public
Tous les établissements garantissent l’égal accès de chaque personne aux soins requis par son état de santé, sans discrimination d’aucune sorte :
- Origine ethnique, nationalité
- Sexe, identité de genre
- Religion, convictions philosophiques
- Situation sociale, ressources financières
- Handicap physique ou mental
Accessibilité pour les personnes handicapées :service-public
Les aménagements nécessaires à l’accueil des personnes en situation de handicap doivent être prévus : rampes d’accès, ascenseurs adaptés, chambres avec équipements spécifiques, personnel formé à la communication avec les personnes sourdes ou malentendantes (LSF), documents en braille.
Droit à l’information et consentement éclairé
Information claire, loyale et appropriée :service-public
Vous devez recevoir une information claire, loyale et appropriée sur votre état de santé, les investigations et soins proposés. Cette information doit être délivrée dans un langage accessible, adapté à votre niveau de compréhension, votre âge, votre culture.
Le professionnel de santé doit vous expliquer :service-public
- Votre diagnostic et son évolution probable (pronostic)
- Les examens nécessaires à votre prise en charge et leurs résultats
- Les différentes options thérapeutiques avec leurs avantages et inconvénients respectifs
- Les risques fréquents et graves des interventions proposées
- Les alternatives possibles au traitement recommandé
- Les conséquences prévisibles en cas de refus de traitement
Consentement libre et éclairé obligatoire :service-public
Votre consentement libre et éclairé doit être obtenu avant toute intervention. Vous avez le droit de :
- Poser toutes vos questions et obtenir des réponses compréhensibles et honnêtes
- Prendre le temps de réfléchir avant de décider : aucune pression de temps sauf urgence vitale
- Demander un second avis médical auprès d’un autre praticien (droit reconnu par la loi)
- Refuser un traitement après avoir été informé des conséquences de ce refus
Le consentement n’est pas définitif : vous pouvez le retirer à tout moment, même après l’avoir donné initialement.
Exception : situation d’urgence vitale :service-public
En cas d’urgence vitale ou lorsque vous êtes hors d’état d’exprimer votre volonté (inconscience, altération des facultés mentales), le médecin peut prendre les décisions nécessaires pour vous sauver sans recueillir préalablement votre consentement.
Qualité et sécurité des soins
Obligation de qualité :service-public
L’établissement doit garantir :
- La qualité de l’accueil : délais raisonnables, information claire dès l’entrée, respect
- La qualité des soins : conformité aux recommandations de bonnes pratiques de la HAS
- La qualité de l’hébergement : hygiène rigoureuse, confort minimal, restauration adaptée
- La sécurité des soins : procédures de prévention des erreurs médicamenteuses, des infections nosocomiales, des chutes
Amélioration continue :service-public
Des mesures d’amélioration continue de la qualité et de la sécurité des soins doivent être mises en œuvre et évaluées régulièrement par la HAS lors des certifications d’établissement (tous les 4 ans).
Respect de la dignité et de la confidentialité
Respect de la dignité :service-public
Votre dignité et votre intimité doivent être respectées en toutes circonstances :
- Soins effectués à l’abri des regards : fermeture de porte, tirage de rideaux
- Pudeur préservée lors des examens et soins : découvrir seulement la zone nécessaire
- Respect de vos convictions religieuses et philosophiques : régime alimentaire, rites
- Traitement avec considération et bienveillance : pas de familiarité déplacée, vouvoiement
Secret médical et confidentialité absolue :service-public
Le secret médical et la confidentialité de vos informations de santé sont absolus. Tous les professionnels de santé (médecins, infirmières, aides-soignants, secrétaires médicales, brancardiers) sont tenus au secret professionnel sous peine de sanctions pénales lourdes.
Vos informations médicales ne peuvent être transmises :service-public
- Qu’aux professionnels impliqués directement dans votre prise en charge (équipe soignante)
- Qu’avec votre accord explicite écrit pour tout autre destinataire
- À votre personne de confiance si vous l’avez désignée et l’avez autorisée
Droit aux visites :service-public
Vous pouvez recevoir des visites selon les règles de l’établissement (horaires affichés), sauf contre-indication médicale temporaire (isolement pour infection, repos strict prescrit). Les horaires de visite doivent être compatibles avec votre besoin de repos et les contraintes de fonctionnement du service.
Comment accéder à votre dossier médical ?
Conformément à l’article L.1111-7 du Code de la Santé Publique, vous avez un droit d’accès direct à l’ensemble des informations concernant votre santé détenues par les professionnels et établissements.affairesjuridiques.aphp
Informations accessibles :
Vous pouvez accéder à :affairesjuridiques.aphp
- Comptes-rendus de consultations et d’hospitalisations
- Comptes-rendus opératoires détaillés
- Résultats d’examens : radiologie (images et interprétations), biologie (analyses sanguines)
- Protocoles thérapeutiques : plans de traitement, protocoles de chimiothérapie
- Feuilles de surveillance infirmière : paramètres vitaux, soins effectués
- Courriers entre professionnels de santé vous concernant
- Notes personnelles des praticiens concernant votre prise en charge
Modalités d’accès :
Vous pouvez consulter votre dossier :affairesjuridiques.aphp
- Directement : en prenant rendez-vous avec le responsable du dossier médical de l’établissement (DIM : Département d’Information Médicale), consultation sur place
- Par l’intermédiaire d’un médecin de votre choix : recommandé pour faciliter la compréhension des termes techniques
- Par envoi de copies : demande écrite avec justificatif d’identité, frais d’envoi et de reproduction à votre charge (plafonnés à 0,18 €/page)
Délai de communication :
L’établissement dispose d’un délai maximum pour vous communiquer votre dossier :affairesjuridiques.aphp
- 8 jours si les informations datent de moins de 5 ans
- 2 mois si les informations datent de plus de 5 ans
En pratique, de nombreux établissements proposent désormais un accès numérique à votre dossier via un portail patient sécurisé accessible 24h/24.
Dossier d’un patient décédé :affairesjuridiques.aphp
Les ayants droit d’une personne décédée peuvent accéder à son dossier médical pour :
- Connaître les causes du décès
- Défendre la mémoire du défunt
- Faire valoir leurs droits (succession, assurances)
Sauf volonté contraire exprimée de son vivant par le patient (directives anticipées).
Qu’est-ce que la personne de confiance et à quoi sert-elle ?
La personne de confiance est une innovation importante de la loi du 4 mars 2002 relative aux droits des patients, renforcée par la loi du 2 février 2016.vivalto-sante
Définition et rôle :
Vous pouvez désigner une personne de confiance lors de votre hospitalisation. Il s’agit de la personne de votre choix :vivalto-sante
- Un proche : conjoint, parent, enfant, ami intime
- Votre médecin traitant
- Toute personne majeure en qui vous avez confiance
Missions de la personne de confiance :vivalto-sante
- Vous accompagner dans vos démarches administratives et médicales
- Assister aux entretiens médicaux pour vous aider à comprendre les informations données par les médecins et à formuler vos questions
- Vous aider à exprimer votre volonté et vos préférences concernant votre prise en charge
- Être consultée par l’équipe médicale en cas de diagnostic et pronostic graves, si vous ne pouvez plus exprimer votre volonté (coma, confusion)
- Témoigner de votre volonté si vous êtes hors d’état de l’exprimer vous-même
Désignation de la personne de confiance :vivalto-sante
La désignation se fait par écrit lors de votre admission, généralement dans le dossier de préadmission ou à votre arrivée dans le service. Vous pouvez :
- Modifier votre choix à tout moment : désigner une autre personne
- Révoquer cette désignation si vous le souhaitez
- Ne pas désigner de personne de confiance : ce n’est pas obligatoire
Limites importantes :
La personne de confiance n’a pas accès à votre dossier médical sans votre accord explicite écrit. Elle ne peut pas prendre de décisions à votre place tant que vous êtes conscient et capable d’exprimer votre volonté.
Que faire si vos droits ne sont pas respectés ?
Si vous estimez que vos droits n’ont pas été respectés pendant votre parcours chirurgical en France, plusieurs recours existent.ctsm78nord
Commission Des Usagers (CDU) :
Chaque établissement de santé dispose d’une Commission Des Usagers chargée de :ctsm78nord
- Veiller au respect des droits des patients
- Faciliter les démarches des usagers
- Examiner les plaintes et réclamations
- Proposer des mesures d’amélioration
Comment saisir la CDU :ctsm78nord
- Par courrier postal adressé au président de la CDU de l’établissement
- Par dépôt d’un formulaire disponible à l’accueil et sur le site internet
- Par l’intermédiaire d’un représentant des usagers (associations de patients)
La CDU doit vous répondre dans un délai de 8 semaines. Si la réponse ne vous satisfait pas, vous pouvez saisir d’autres instances.
Autres recours possibles :
Médiateur de l’établissement :
Intervient pour trouver une solution amiable au conflit, facilite le dialogue entre vous et l’équipe soignante.
Conseil Départemental de l’Ordre des Médecins :
Peut être saisi en cas de manquement déontologique d’un praticien : non-respect du secret médical, défaut d’information, comportement inapproprié. Contactez le Conseil National de l’Ordre.
Agence Régionale de Santé (ARS) :
Peut intervenir en cas de problème grave de qualité ou de sécurité des soins mettant en danger d’autres patients. Contactez l’ARS de votre région.
Recours judiciaire :
En dernier recours, vous pouvez saisir les tribunaux :
- Tribunal administratif pour les hôpitaux publics
- Tribunal judiciaire pour les cliniques privées
Un avocat spécialisé en droit médical peut vous conseiller sur la recevabilité de votre action et vos chances de succès.
🔗 Lien externe : Le site France Assos Santé regroupe les associations de patients pouvant vous accompagner gratuitement dans vos démarches et vous orienter vers les recours adaptés.
Puis-je vraiment choisir mon établissement de santé ?
Oui, vous disposez de la liberté de choix de votre établissement de santé en France, c’est un droit fondamental garanti par la loi. Toutefois, ce choix s’exerce dans certaines limites pratiques.service-public
Limites à la liberté de choix :
- Les autorisations de l’établissement : tous ne pratiquent pas tous les types de chirurgie (autorisations ARS)
- La capacité d’accueil et les délais d’intervention : établissements saturés
- Les conventions avec votre mutuelle : certains contrats responsables incitent financièrement à choisir des établissements partenaires
- L’éloignement géographique et vos possibilités de déplacement
- L’expertise spécifique : certaines chirurgies complexes ne sont réalisées que dans des centres de référence
Comment choisir le bon établissement :
- Discutez-en avec votre chirurgien qui connaît les plateaux techniques adaptés à votre intervention
- Consultez les indicateurs de qualité sur Scope Santé, site officiel permettant de comparer les établissements français
- Vérifiez les taux d’infections nosocomiales et de complications publiés
- Renseignez-vous sur le volume d’activité : un établissement réalisant fréquemment votre type d’intervention a généralement de meilleurs résultats (courbe d’apprentissage)
Que se passe-t-il si mon état se dégrade après ma sortie ?
Contactez immédiatement les coordonnées indiquées sur votre lettre de sortie. Chaque établissement vous fournit un numéro à appeler en cas de problème, généralement joignable 24h/24.
Signes d’alerte nécessitant un contact urgent :
- Fièvre supérieure à 38,5°C persistant plus de 24 heures malgré paracétamol
- Douleur intense non soulagée par les antalgiques prescrits à doses maximales
- Saignement abondant au niveau du pansement : imbibition complète
- Rougeur, chaleur et gonflement important autour de la cicatrice (triade de l’infection)
- Écoulement purulent de la plaie : liquide jaune-verdâtre malodorant
- Essoufflement inhabituel ou douleur thoracique : suspicion d’embolie pulmonaire
- Gonflement brutal d’un mollet avec douleur et chaleur : suspicion de phlébite
- Troubles neurologiques : confusion, vertiges intenses, troubles de la vision
En cas d’urgence vitale :
- Appelez le 15 (SAMU) ou le 112 (numéro d’urgence européen)
- Ou rendez-vous directement aux urgences hospitalières les plus proches
- Ne prenez aucune initiative médicamenteuse sans avis médical
La plupart des complications sont bénignes si prises en charge rapidement. Ne minimisez jamais un symptôme inquiétant : mieux vaut consulter pour rien que passer à côté d’une complication.
Combien de temps dure la récupération après une chirurgie ?
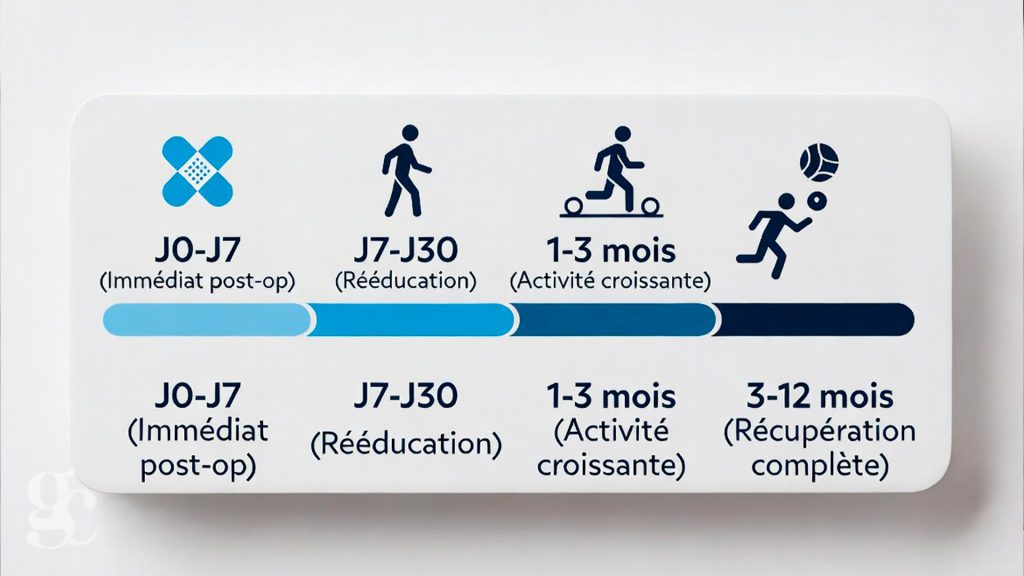
La durée de récupération varie considérablement selon de nombreux facteurs. Il n’existe pas de réponse universelle.
Facteurs influençant la récupération :
- Type et complexité de l’intervention chirurgicale : mini-invasive vs ouverte
- Technique utilisée : cœlioscopie (récupération plus rapide) vs laparotomie
- Votre âge : les patients jeunes récupèrent généralement plus vite
- État de santé général et comorbidités : diabète, obésité, tabagisme ralentissent
- Condition physique préopératoire : patients sportifs récupèrent mieux
- Respect scrupuleux des consignes postopératoires : mobilisation, traitement, rééducation
- Survenue ou non de complications : infection, désunion prolongent significativement
- Application d’un protocole RAAC : accélère la récupération de 30%
- Motivation et état psychologique : patients motivés récupèrent mieux
Phases de récupération :
Récupération initiale (semaine 1 à semaine 6) :
- Cicatrisation de la plaie : 15 jours pour fermeture complète
- Diminution progressive de la douleur : amélioration quotidienne
- Récupération de l’autonomie pour les gestes quotidiens : toilette, habillage, marche
- Retour à domicile et reprise d’activités légères : marche, lecture
Récupération intermédiaire (2 à 3 mois) :
- Reprise progressive du travail selon l’activité : bureau puis activités physiques
- Récupération de 70-80% de vos capacités antérieures
- Activités physiques modérées autorisées : marche rapide, natation douce
- Poursuite de la rééducation si nécessaire
Récupération complète (3 à 12 mois) :
- Retour à 100% de vos capacités (parfois même amélioration)
- Reprise du sport intensif si autorisé par le chirurgien
- Stabilisation définitive du résultat chirurgical
- Cicatrice mature : aspect final
Votre chirurgien vous donne une estimation personnalisée lors de la consultation initiale.
Dois-je absolument être accompagné pour une chirurgie ambulatoire ?
Oui, c’est une condition obligatoire et non négociable pour votre sécurité. L’accompagnement est exigé par les recommandations de la SFAR.chirurgie-orthopedique-beaujolais
Obligations réglementaires strictes :chirurgie-orthopedique-beaujolais
- Vous ne pouvez pas conduire dans les 24 heures suivant une anesthésie générale ou locorégionale : risque de somnolence résiduelle, altération des réflexes, temps de réaction allongé
- Vous ne devez pas être seul la nuit suivant l’intervention : risque de chute, malaise
- Quelqu’un doit pouvoir vous surveiller et réagir en cas de complication : saignement, douleur intense
Organisez-vous à l’avance :
Si vous n’avez pas de proche disponible :
- Sollicitez un ami, un voisin de confiance
- Contactez des services d’aide : certaines associations proposent un accompagnement
- Envisagez une nuit en hospitalisation complète plutôt qu’en ambulatoire si vraiment impossible
Le non-respect de cette condition peut entraîner l’annulation de votre intervention le jour J pour raison de sécurité, avec toutes les conséquences (report de plusieurs semaines, perte de journée).
Que faire si je ne comprends pas les explications médicales ?
N’hésitez jamais à demander des clarifications. C’est votre droit le plus fondamental et l’obligation du médecin de s’assurer que vous avez compris.service-public
Stratégies pour mieux comprendre :
Pendant la consultation :
- Dites explicitement au médecin que vous n’avez pas compris : « Pourriez-vous m’expliquer autrement, plus simplement ? »
- Demandez des schémas ou illustrations : le visuel aide souvent
- Prenez des notes ou enregistrez l’entretien avec l’accord du praticien (légal si vous êtes partie prenante)
- Demandez une documentation écrite à emporter : livrets d’information patient
Faites-vous accompagner :
- Venez avec votre personne de confiance aux consultations importantes
- Quatre oreilles valent mieux que deux : votre accompagnant pourra poser des questions auxquelles vous n’auriez pas pensé et se souviendra de détails que vous auriez oubliés
Après la consultation :
- Recherchez des informations complémentaires sur des sites médicaux fiables : Ameli.fr, HAS, sociétés savantes
- Demandez un second avis médical si vous avez des doutes persistants (droit légal)
- Appelez le secrétariat du chirurgien pour poser vos questions supplémentaires par téléphone
Obligation légale du médecin :service-public
Les professionnels de santé ont l’obligation légale (article L.1111-2 du Code de la Santé Publique) de s’assurer que vous avez réellement compris les informations. Un consentement éclairé implique une compréhension effective, pas simplement une signature sur un formulaire.
Si vous sentez qu’on ne prend pas le temps de vous expliquer correctement, c’est un signal d’alerte : envisagez sérieusement de consulter un autre praticien.
Conclusion : Maîtriser son parcours chirurgical pour une prise en charge optimale
Le parcours chirurgical en France repose sur une organisation rigoureuse et réglementée conçue pour garantir votre sécurité et la qualité de votre prise en charge. De la consultation initiale jusqu’au suivi postopératoire, chaque étape répond à des protocoles précis définis par les autorités de santé : Haute Autorité de Santé (HAS), Société Française d’Anesthésie et de Réanimation (SFAR), Ministère de la Santé.sanitaire-social+1
Les 10 étapes essentielles à retenir
Votre parcours chirurgical en France se structure en 10 étapes successives et complémentaires :
- Consultation chirurgicale initiale : évaluation médicale, information complète, devis obligatoire en secteur privé
- Consultation d’anesthésie obligatoire : évaluation des risques, choix de la technique, consentement éclairé
- Examens préopératoires ciblés : bilans biologiques, ECG, examens spécialisés selon votre profil
- Préadmission administrative : démarche modernisée disponible en ligne, documents obligatoires
- Préparation immédiate (J-1 et jour J) : douche antiseptique, respect du jeûne, vérifications de sécurité
- Bloc opératoire : application de la check-list sécurité HAS en 3 phases avec votre participation
- Salle de réveil (SSPI) : surveillance intensive de votre récupération, gestion de la douleur
- Retour en chambre : soins postopératoires, protocole RAAC favorisant récupération rapide
- Sortie d’hospitalisation : remise des documents obligatoires, ordonnances, consignes de suivi
- Suivi postopératoire : consultations de contrôle, coordination avec médecin traitant, rééducation
L’importance de votre rôle actif
Comprendre ces différentes phases vous permet d’aborder votre intervention plus sereinement, en sachant exactement à quoi vous attendre à chaque moment. Vous n’êtes pas un simple patient passif subissant son parcours : les programmes de Réhabilitation Améliorée Après Chirurgie (RAAC) ont démontré scientifiquement que votre implication active améliore significativement les résultats chirurgicaux et réduit les complications de 30 à 50%.cerclh
Votre participation active implique :
- Une préparation physique et mentale optimale avant l’intervention : arrêt du tabac, activité physique adaptée, gestion du stress
- Le respect scrupuleux des consignes préopératoires : jeûne, douche antiseptique, arrêt de certains médicaments
- Une communication transparente avec l’équipe médicale : antécédents, allergies, traitements, inquiétudes
- Une mobilisation précoce après l’intervention malgré l’inconfort initial : lever, marche
- Le respect rigoureux du traitement et des consignes de suivi postopératoire
Les innovations du système de santé français
Le système de santé français évolue constamment pour améliorer votre expérience patient et les résultats :sanitaire-social+1
Modernisation administrative :
- Préadmission en ligne réduisant les délais d’attente de 70%
- Portails patients donnant accès sécurisé à votre dossier médical numérique
- Téléconsultations de suivi postopératoire dans certains établissements
- Applications mobiles de suivi (paramètres, douleur, pansements)
Innovations médicales :
- Chirurgie ambulatoire : 2,8 millions d’interventions en 2025, retour à domicile le jour même
- Programmes RAAC réduisant de 30% les complications et la durée d’hospitalisation
- Chirurgie mini-invasive : cœlioscopie, robot-assistée limitant les traumatismes
- Hospitalisation à domicile (HAD) pour des soins complexes dans votre environnement familial
- Techniques d’anesthésie optimisées réduisant effets secondaires et douleur postopératoire
Vos droits : un socle de protection essentiel

N’oubliez jamais que vous disposez de droits fondamentaux en tant que patient, garantis par la loi et opposables juridiquement :service-public
- Information claire et consentement éclairé pour toute intervention
- Respect de votre dignité et de votre intimité en toutes circonstances
- Accès à votre dossier médical complet dans des délais légaux
- Liberté de choix de l’établissement et du praticien
- Possibilité de désigner une personne de confiance vous accompagnant
- Droit de refuser un traitement après information complète
- Recours en cas de non-respect de vos droits : CDU, Ordre des Médecins, justice
Ces droits ne sont pas théoriques : n’hésitez pas à les faire valoir si nécessaire. Les Commissions Des Usagers dans chaque établissement sont là pour vous écouter, vous conseiller et vous accompagner.ctsm78nord
L’anticipation : clé d’un parcours chirurgical réussi
L’anticipation et la bonne préparation des aspects administratifs facilitent considérablement le déroulement de votre hospitalisation :info.doctolib+1
- Complétez votre préadmission en ligne dès réception de l’invitation
- Vérifiez que votre carte Vitale est à jour sur Ameli.fr
- Contactez votre mutuelle pour connaître précisément votre reste à charge
- Organisez votre retour à domicile : accompagnement, aide ménagère, courses
- Préparez vos documents administratifs à l’avance dans un dossier dédié
- Planifiez votre absence : travail, enfants, animaux de compagnie
La sécurité avant tout
Les protocoles de sécurité comme la check-list HAS au bloc opératoire ont démontré leur efficacité exceptionnelle dans la réduction de 36% des complications évitables et de 47% de la mortalité. Ces procédures peuvent sembler répétitives (on vous demandera plusieurs fois de confirmer votre identité et l’intervention prévue), mais elles constituent votre meilleure protection contre les erreurs médicales graves.macsf+1
La surveillance intensive en SSPI (salle de réveil) pendant plusieurs heures après l’intervention n’est pas du temps perdu : elle prévient les complications graves (détresse respiratoire, infarctus, hémorragie) et a permis de réduire drastiquement la mortalité anesthésique.safeteam+1
Vers une prise en charge personnalisée
Chaque parcours chirurgical est unique car chaque patient est unique. Les délais de récupération, les traitements postopératoires et les consignes de suivi varient selon :chirurgien-orthopedique-normandie
- Votre âge et votre état de santé général
- Vos comorbidités et traitements habituels
- Le type et la complexité de l’intervention
- Votre environnement familial et social
- Votre motivation et votre état psychologique
- Votre activité professionnelle et ses contraintes
Votre chirurgien et votre anesthésiste adaptent constamment leur prise en charge à votre profil individuel, c’est la médecine personnalisée.urgotouch+1
En cas de doute, posez des questions
Ne restez jamais avec des interrogations non résolues. Les professionnels de santé sont là pour vous écouter et vous expliquer autant de fois que nécessaire. Une question qui vous semble « bête » ne l’est jamais : elle révèle une préoccupation légitime qui mérite une réponse claire et compréhensible.
Les consultations préopératoires sont des moments privilégiés pour exprimer vos craintes, vos attentes et vos contraintes personnelles. Plus vous communiquez ouvertement, mieux l’équipe peut adapter son approche à vos besoins spécifiques.service-public
Un système de santé performant reconnu mondialement
Avec plus de 4,2 millions d’interventions chirurgicales réalisées chaque année, le système de santé français figure parmi les plus performants au monde selon les classements internationaux de l’Organisation Mondiale de la Santé (OMS) et de l’OCDE. Cette performance repose sur :urgotouch
- Des professionnels hautement qualifiés : formation médicale d’excellence, formation continue obligatoire
- Des établissements certifiés par la HAS tous les 4 ans : contrôle qualité rigoureux
- Une couverture sociale universelle assurant l’accès aux soins pour tous
- Une recherche médicale d’excellence : innovations chirurgicales, essais cliniques
- Une régulation stricte garantissant la sécurité : autorisations, inspections, sanctions
Derniers conseils pratiques pour réussir votre parcours
Avant votre intervention :
- Optimisez votre condition physique : arrêt du tabac 4-6 semaines avant (réduit de 50% les complications respiratoires), alimentation équilibrée, activité physique modérée
- Gérez votre stress : techniques de relaxation (cohérence cardiaque, méditation), soutien psychologique si anxiété importante
- Préparez des questions écrites à poser lors des consultations : ne comptez pas sur votre mémoire
- Informez-vous mais privilégiez les sources fiables : sites institutionnels (HAS, Ameli), sociétés savantes, pas forums non modérés
Pendant votre hospitalisation :
- Participez activement à votre prise en charge : posez des questions, exprimez vos besoins
- Signalez immédiatement toute douleur ou symptôme anormal : ne souffrez pas en silence
- Suivez les consignes de mobilisation même si c’est inconfortable : essentiel pour prévenir complications
- Impliquez votre entourage dans votre récupération : soutien moral crucial
Après votre sortie :
- Respectez scrupuleusement votre traitement : horaires, dosages, durée complète
- N’hésitez pas à solliciter de l’aide : kinésithérapeute, infirmière, médecin traitant, aide à domicile
- Soyez patient : la récupération complète prend du temps (3-12 mois selon chirurgies)
- Contactez votre chirurgien en cas de doute : mieux vaut appeler pour rien que passer à côté d’une complication
Pour aller plus loin : ressources officielles
Pour approfondir votre compréhension du système de santé français et de vos droits :
- Assurance Maladie : www.ameli.fr – informations sur vos droits, remboursements, démarches
- Haute Autorité de Santé : www.has-sante.fr – recommandations de bonnes pratiques, certifications établissements
- France Assos Santé : www.france-assos-sante.org – représentant des usagers, accompagnement gratuit
- Service Public : www.service-public.fr – droits des patients, démarches administratives
- Ordre des Médecins : www.conseil-national.medecin.fr – annuaire médecins, déontologie
- SFAR : www.sfar.org – recommandations anesthésie, information patients
Un parcours chirurgical au service de votre santé
Votre parcours chirurgical en France est conçu pour placer votre santé, votre sécurité et votre dignité au cœur de toutes les préoccupations. Chaque professionnel intervenant à vos côtés partage cet objectif commun : vous permettre de retrouver la meilleure qualité de vie possible après votre intervention.macsf+2
En comprenant les mécanismes de ce parcours, en connaissant vos droits et en participant activement à votre prise en charge, vous maximisez vos chances de succès chirurgical et de récupération rapide.cerclh
Nous espérons que ce guide complet vous aura apporté les informations pratiques et rassurantes dont vous aviez besoin pour aborder votre intervention en toute confiance et sérénité.
Avertissement médical
Les informations présentées dans cet article sont fournies à titre informatif et éducatif uniquement. Elles ne constituent en aucun cas un avis médical personnalisé, un diagnostic ou une recommandation de traitement.
Chaque situation médicale est unique et nécessite une évaluation par un professionnel de santé qualifié. Les informations générales fournies dans ce guide ne peuvent se substituer à une consultation médicale individuelle.
Si vous envisagez une intervention chirurgicale ou avez des questions concernant votre parcours de soins, consultez toujours :
- Votre médecin traitant
- Votre chirurgien
- Votre anesthésiste
- Tout autre professionnel de santé compétent
Seul un professionnel de santé peut évaluer votre situation personnelle, examiner vos antécédents médicaux complets, réaliser les examens nécessaires et vous conseiller de manière appropriée sur la conduite à tenir.
En cas d’urgence médicale, contactez immédiatement :
- Le 15 (SAMU)
- Le 112 (numéro d’urgence européen)
- Ou rendez-vous aux urgences hospitalières les plus proches
Ne retardez jamais une consultation médicale urgente à cause d’informations lues sur internet, y compris sur ce site.
Cet article est actualisé régulièrement. Retrouvez nos dernières ressources et actualités chirurgicales pour suivre l’évolution des traitements des cicatrices.
DISCLAIMER ÉDUCATIF
Ces réponses sont basées sur des sources fiables et récentes, notamment des recommandations HAS et des revues médicales. En cas de symptôme évocateur, un avis médical est indispensable pour un diagnostic personnalisé et sécurisé. Les informations présentées dans cet article sont à visée éducatif et s’appuient sur les données scientifiques récentes et les recommandations institutionnelles. Elles ne sauraient remplacer l’avis personnalisé d’un professionnel de santé qualifié. Pour toute question médicale individuelle, veuillez consulter votre médecin ou chirurgien.
SOURCES CITÉES
- PubMed: https://pubmed.ncbi.nlm.nih.gov
- HAS (Haute Autorité de Santé): https://www.has-sante.fr
- SFAR (Société Française d’Anesthésie et de Réanimation): https://www.sfar.org
- Revues médicales spécialisées