Ballon gastrique perte poids : comment le ballon intra-gastrique déclenche la satiété et réduit l’apport calorique est un sujet essentiel. Le ballon gastrique est une approche médicale non chirurgicale de réduction pondérale, posée par endoscopie sous anesthésie générale courte. En occupant un volume intragastrique (généralement 500–600 ml de sérum physiologique ou d’air), il induit une satiété précoce, freine les portions et favorise une restriction calorique durable tout en restant totalement réversible.
Pensé pour des adultes présentant un surpoids à obésité modérée (IMC ≥ 27–30 kg/m²) après échec des seules mesures hygiéno-diététiques, ce dispositif s’inscrit dans un parcours de soins structuré à la française, intégrant nutrition clinique, activité physique adaptée et accompagnement psychologique. Selon les données récentes publiées dans les bases de référence et synthétisées dans les recommandations institutionnelles, on observe une perte moyenne de 10 à 15 % du poids initial à 6 mois, avec un effet maximal sur le premier trimestre, à condition d’une adhésion active au suivi.
Comme toute technique bariatrique non chirurgicale, le bénéfice repose sur l’alliance thérapeutique et le respect des indications. Les effets indésirables sont le plus souvent transitoires (nausées, vomissements, reflux), tandis que les complications graves (perforation, migration) restent rares sous protocole sécurisé et suivi rapproché. La pose est limitée dans le temps (6 à 12 mois selon le modèle), puis le ballon est retiré par endoscopie.
Ballon gastrique perte poids : comment le ballon intra-gastrique déclenche la satiété et réduit l’apport calorique — Comprendre le ballon gastrique : principe et mise
Le ballon gastrique est un dispositif médical temporaire de perte de poids qui occupe un volume intragastrique pour favoriser une satiété précoce et réduire l’ingestion calorique chez l’adulte en surpoids ou obésité modérée. Il est introduit dégonflé par endoscopie sous anesthésie générale, puis rempli de solution saline ou d’air afin d’augmenter la distension gastrique et de limiter les apports alimentaires.
Selon les données cliniques actualisées disponibles via PubMed et les recommandations de la Haute Autorité de Santé (HAS), un diagnostic précoce et une évaluation rigoureuse s’appuient sur une clinique structurée et une imagerie adaptée au contexte. Ces principes, détaillés dans les lignes directrices internationales publiées par les organisations de référence comme l’OMS et l’Inserm, permettent de réduire significativement la morbidité.
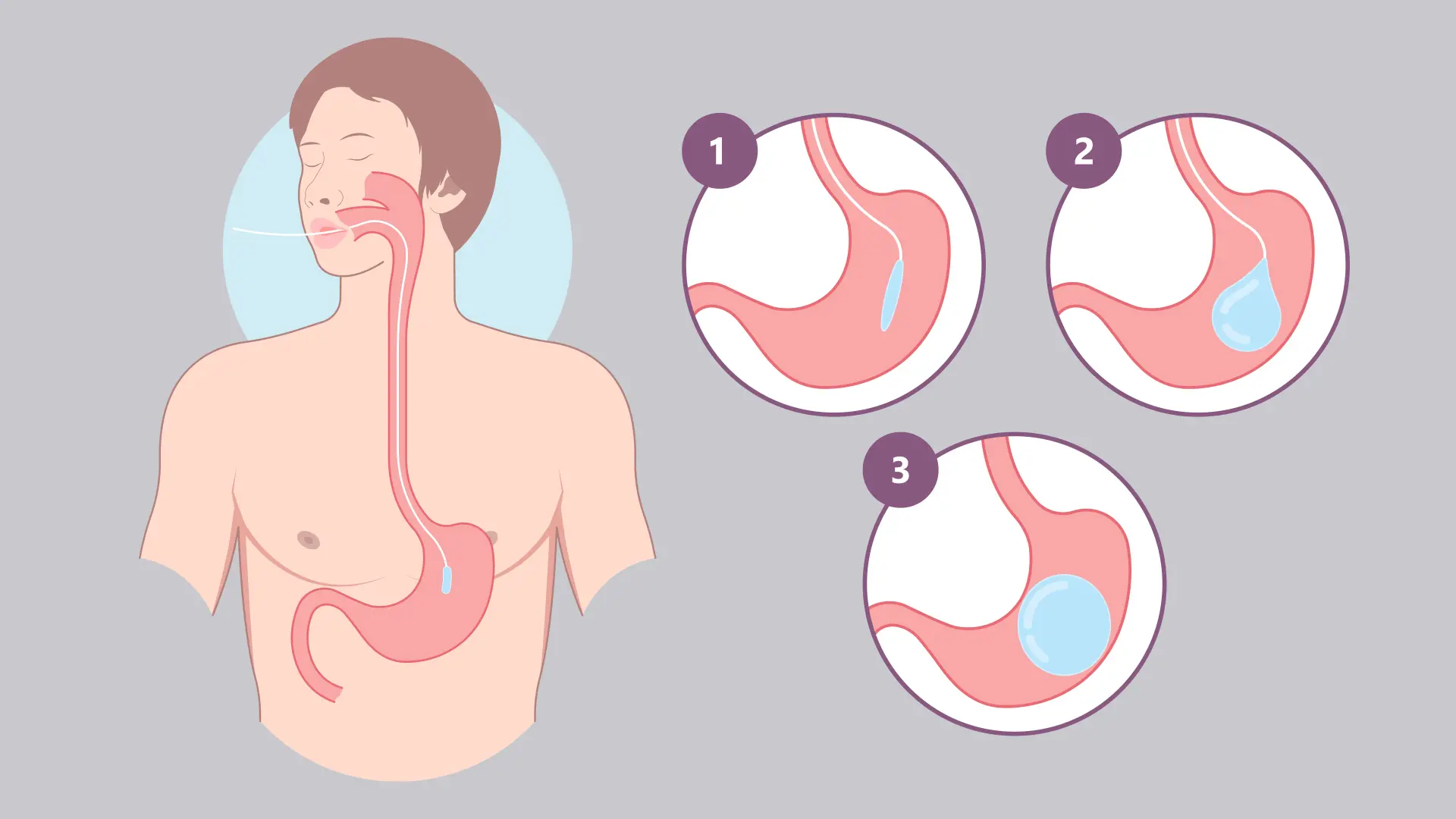
Dans la pratique, la procédure est réalisée par voie endoscopique (transorale), au bloc, après évaluation préopératoire standard et consentement éclairé. Une fois en place, le ballon gastrique est rempli typiquement entre 500 et 600 ml de liquide ou d’air, volume qui agit mécaniquement sur la paroi gastrique et module la sensation de plénitude postprandiale. Ce traitement n’est pas définitif et s’inscrit dans une stratégie globale de modification durable du mode de vie, conformément aux approches recommandées par la HAS et l’OMS.
Mécanismes physiopathologiques de satiété induits par le ballon gastrique
Le mécanisme repose sur trois axes complémentaires documentés dans la littérature scientifique :
- Occupation volumique de l’estomac et stimulation des mécanorécepteurs gastriques, entraînant une réduction de la taille des repas et une satiété anticipée, selon les études publiées sur PubMed.
- Ralentissement du vidange gastrique, augmentant la durée de réplétion et limitant la prise alimentaire entre les repas, comme décrit dans les analyses disponibles sur PubMed.
- Modulation de certains signaux neuro-hormonaux de l’appétit (ghréline, GLP-1) décrite dans des études exploratoires accessibles via PubMed, contribuant à la diminution de l’appétence.
Ces mécanismes ne se substituent pas aux interventions hygiéno-diététiques mais les potentialisent, en facilitant l’adhésion calorique et comportementale initiale recommandée par la HAS et l’OMS.
Critères d’éligibilité et contre-indications du ballon gastrique
Les indications relèvent d’une évaluation multidisciplinaire, en s’appuyant sur les définitions de surcharge pondérale et obésité et les bonnes pratiques :
- Adulte avec IMC généralement ≥ 27–30 kg/m², après échec d’une prise en charge nutritionnelle seule, selon les données publiées via Inserm et PubMed.
- Motivation à engager des changements de mode de vie avec suivi nutritionnel, activité physique et, si besoin, soutien psychologique, conformément aux recommandations de la HAS et OMS.
- Contre-indications fréquentes : ulcère gastro-duodénal évolutif, chirurgie gastrique récente, troubles sévères du comportement alimentaire, troubles de coagulation non corrigés, ou contre-indication à l’anesthésie, selon les références sur PubMed et ANSM.

Un bilan initial standardisé évalue l’IMC, les comorbidités métaboliques, le statut nutritionnel et le contexte psychocomportemental, en cohérence avec les référentiels de prise en charge de l’obésité publiés par la HAS et l’OMS.
Durée de pose, retrait et parcours de soins
La durée de pose est généralement de 6 à 12 mois selon le type de ballon gastrique, avec retrait programmé par endoscopie sous anesthésie générale, comme précisé dans les études accessibles sur PubMed. Le non-respect des délais d’extraction augmente le risque d’ulcération ou de complications mécaniques, d’où l’importance du calendrier de suivi selon les directives de l’ANSM et PubMed.
Le parcours de soins inclut :
- Visites régulières (médicales et nutritionnelles), particulièrement intensives le premier mois où les effets indésirables sont plus fréquents, selon la HAS et PubMed.
- Plan d’activité physique progressive conforme aux recommandations OMS (150 à 300 minutes/semaine d’intensité modérée).
- Éducation thérapeutique à l’alimentation (densité énergétique, fibres, fractionnement des prises) et prévention des carences, selon les standards OMS.
Efficacité et résultats cliniques récents du ballon gastrique (2023–2025)
Les données cliniques récentes confirment une perte de poids moyenne de l’ordre de 10 à 15 % du poids initial à 6 mois avec un ballon gastrique, variable selon l’adhésion au programme multidisciplinaire et le type de dispositif. Les synthèses et essais cliniques accessibles via PubMed et Inserm montrent que l’effet est maximal au cours des 3 à 6 premiers mois, période de plus forte restriction calorique et de rééducation alimentaire.
Au-delà, le maintien pondéral dépend du suivi des habitudes de vie et des comorbidités associées. Les programmes associant diététique structurée, activité physique et soutien comportemental rapportent de meilleurs résultats à 12 mois après retrait, comparativement à des prises en charge réduites, selon les données disponibles sur PubMed et OMS.
Selon les grandes synthèses, le ballon permet une perte pondérale initiale plus rapide qu’un suivi minimal ou certains traitements isolés, chez des candidats bien sélectionnés, selon les méta-analyses publiées via PubMed.
Métriques standardisées de résultats
Deux métriques sont utilisées en pratique clinique :
- %TWL (Total Weight Loss) : pourcentage de perte de poids total, souvent 10–15 % à 6 mois avec ballon gastrique, selon PubMed.
- %EWL (Excess Weight Loss) : pourcentage d’excès de poids perdu, utile pour comparer différentes approches, selon PubMed.
Ballon gastrique vs sleeve gastrectomie : repères comparatifs
Le ballon gastrique et la sleeve gastrectomie répondent à des profils cliniques différents. La sleeve (chirurgie bariatrique) obtient en moyenne des pertes pondérales plus importantes, au prix d’une irréversibilité et d’un suivi nutritionnel à vie, alors que le ballon est temporaire et réversible, selon les données de la HAS et PubMed.
| Paramètre | Ballon gastrique | Sleeve gastrectomie |
|---|---|---|
| Nature | Dispositif endoscopique temporaire | Chirurgie restrictive permanente |
| Perte de poids à 1 an | ~10–15 % du poids initial, si suivi actif | ~25–35 % du poids initial selon les séries |
| Réversibilité | Oui (retrait endoscopique) | Non |
| Indications typiques | Surpoids/obésité modérée, préparation à chirurgie | Obésité sévère (IMC ≥ 35 kg/m²) |
| Suivi | Multidisciplinaire, centré sur hygiène de vie | Multidisciplinaire à vie, supplémentations possibles |
Cette comparaison aide à situer le ballon gastrique dans une stratégie graduée de perte pondérale et prépare la discussion des alternatives, selon les principes énoncés dans PubMed et HAS.
Ballon gastrique : risques, effets indésirables et sécurité
Les effets indésirables précoces (jours 1–7) sont fréquents mais transitoires : nausées, vomissements, douleurs épigastriques, parfois reflux gastro-œsophagien. Des séries rapportent jusqu’à environ 70 % de symptômes digestifs initiaux, généralement contrôlés par un traitement symptomatique et l’adaptation alimentaire, selon PubMed. Un suivi rapproché la première semaine permet d’ajuster l’analgésie, l’antiémèse et les consignes de réalimentation, conformément aux recommandations de la HAS.
Des complications rares sont décrites dans la littérature :
- Ulcérations et saignements gastriques, surtout en cas de dépassement de la durée de pose, selon PubMed.
- Déflation/migration du ballon avec risque d’occlusion intestinale, nécessitant un retrait endoscopique en urgence, selon PubMed et ANSM.
- Perforation œso-gastroduodénale lors de la pose ou du retrait : événement exceptionnel, mais grave, rapporté dans la littérature accessible sur PubMed.

Mesures de maîtrise du risque
Les mesures de maîtrise du risque, en cohérence avec les standards de sécurité, incluent :
- Sélection rigoureuse des candidats et respect des contre-indications, selon la HAS.
- Traçabilité du dispositif et information sur les signes d’alerte (douleurs intenses, vomissements persistants, fièvre), justifiant une consultation rapide, selon l’ANSM et PubMed.
- Respect strict du délai d’extraction (6–12 mois selon dispositif) et programmation du retrait endoscopique, selon PubMed.
Hygiène de vie validée pour soutenir les résultats
Un accompagnement structuré maximise l’efficacité et réduit le risque de reprise pondérale après retrait du ballon gastrique :
- Activité physique : 150–300 minutes/semaine d’intensité modérée, plus renforcement musculaire 2 jours/semaine, selon l’OMS.
- Alimentation : priorité aux aliments à densité énergétique modérée, fibres, limitation des boissons sucrées et alcool, fractionnement des repas, selon l’OMS.
- Suivi régulier : consultations nutritionnelles et éducation thérapeutique, conforme aux référentiels de la HAS.
Foire aux questions
Qu’est-ce qu’un ballon gastrique et comment fonctionne-t-il ?
Le ballon gastrique est un dispositif médical temporaire en silicone, inséré dans l’estomac par endoscopie, puis rempli d’air ou de liquide. En occupant un volume dans l’estomac, il réduit la capacité alimentaire et induit une sensation de satiété rapide, aidant ainsi à limiter l’apport calorique. Cette méthode est non chirurgicale et réversible, conçue pour accompagner une perte de poids chez les adultes en surpoids ou obésité modérée.
Qui peut bénéficier d’un ballon gastrique ?
Le ballon gastrique est principalement indiqué pour les adultes ayant un indice de masse corporelle (IMC) généralement supérieur à 27-30 kg/m², lorsque les régimes alimentaires seuls ont été inefficaces. Il est contre-indiqué en cas d’ulcère gastrique, chirurgie gastrique récente ou troubles importants du comportement alimentaire. Une motivation à suivre un accompagnement multidisciplinaire (nutritionnel, psychologique, activité physique) est indispensable pour optimiser les résultats.
Combien de temps reste-t-il en place et quand voit-on les premiers résultats ?
La durée d’implantation du ballon varie entre 6 et 12 mois, selon le modèle utilisé. Les premiers résultats en termes de perte de poids apparaissent généralement dans les 3 à 6 premiers mois, avec une perte moyenne comprise entre 10 et 15 % du poids initial à 6 mois. Un suivi régulier est essentiel pour garantir la sécurité et l’efficacité de la procédure.
Quels sont les risques et effets secondaires associés au ballon gastrique ?
Les effets secondaires les plus fréquents sont transitoires : douleurs abdominales, nausées, vomissements surtout durant la première semaine après la pose, ainsi que reflux gastro-œsophagien ou crampes. Des complications graves sont rares (<0,1 %) mais peuvent inclure la perforation gastrique, la migration ou dégonflage du ballon pouvant entraîner une occlusion intestinale, ou des ulcérations gastriques si le ballon reste trop longtemps. Le respect des contre-indications et un suivi médical rigoureux réduisent efficacement ces risques.
Le ballon gastrique est-il une solution définitive pour la perte de poids ?
Non, le ballon gastrique est un traitement temporaire, conçu comme un levier initial pour amorcer une perte de poids, qui doit impérativement s’accompagner d’une modification durable des habitudes alimentaires et du mode de vie. L’extraction du ballon est programmée après 6 à 12 mois, et les bénéfices durables dépendent du maintien des efforts post-traitement et du suivi par une équipe médicale.
Comment le ballon gastrique se compare-t-il à la sleeve gastrectomie ?
Le ballon gastrique est une méthode non chirurgicale et réversible, adaptée aux obésités modérées, avec une perte de poids moyenne de 10 à 15 % à 1 an. La sleeve gastrectomie est une chirurgie définitive, plus invasive, réservée aux obésités sévères (IMC ≥ 35 kg/m²), avec une perte pondérale plus importante (25 à 35 %). La sleeve nécessite un suivi nutritionnel à vie et présente un risque de complications chirurgicales plus élevé. Le choix est individuel, à discuter avec un spécialiste.
Quels sont les critères importants pour choisir un praticien et un centre pour la pose du ballon gastrique ?
Il est essentiel de s’adresser à un gastro-entérologue ou un centre spécialisé certifié, pratiquant la pose de ballon gastrique sous contrôle endoscopique et anesthésie générale. Le praticien doit proposer un accompagnement multidisciplinaire structuré (nutrition, psychologie, activité physique) et assurer un suivi régulier. Vérifiez l’expérience de l’équipe, les protocoles de sécurité, et la prise en charge post-procédure pour limiter les risques et garantir le succès.
Y a-t-il des restrictions alimentaires spécifiques pendant la période avec le ballon gastrique ?
Oui, les patients doivent suivre une réadaptation progressive de l’alimentation : initialement liquide, puis purée, avant de revenir à une alimentation solide. Il est recommandé d’éviter les aliments très gras, riches en sucres, les boissons gazeuses, l’alcool et les repas trop volumineux. Le suivi nutritionnel avec un diététicien est indispensable pour adapter les habitudes et faciliter la perte de poids durable.
Le ballon gastrique est-il pris en charge par la Sécurité sociale ou les mutuelles ?
Actuellement, la pose du ballon gastrique n’est généralement pas remboursée par la Sécurité sociale, contrairement à certaines chirurgies bariatriques. Certaines mutuelles peuvent proposer un remboursement partiel, mais cela dépend des contrats. Il est conseillé de se renseigner auprès de son organisme assureur avant de s’engager dans la procédure.
Quand faut-il consulter en urgence après la pose du ballon gastrique ?
Une consultation médicale rapide est recommandée en cas de : douleur abdominale intense et persistante, vomissements répétés, fièvre, ou signes de complications comme une difficulté à s’alimenter ou des saignements digestifs. La surveillance étroite dans les premières semaines est cruciale pour prévenir les complications et adapter le traitement symptomatique.
Conclusion
Le ballon gastrique s’impose comme une solution endoscopique temporaire, réversible et moins invasive, capable d’initier rapidement la satiété et la réduction des apports quand il s’inscrit dans une prise en charge structurée. Son efficacité est maximale lorsque le patient bénéficie d’un accompagnement nutritionnel, psychologique et d’activité physique dès la pose.
Sur le plan des résultats, l’amorce de perte pondérale est nette sur les 3 à 6 premiers mois, puis se maintient avec des habitudes de vie adaptées. Concernant les risques, ils sont le plus souvent précoces et transitoires si les indications, le suivi médical et le délai de retrait sont respectés, avec une vigilance accrue en cas de symptômes inhabituels.
Ballon gastrique vs sleeve : le ballon gastrique endoscopique offre une approche réversible et préparatoire au changement, tandis que la sleeve gastrectomie apporte une réduction pondérale plus importante au prix d’une intervention définitive, réservée à l’obésité plus sévère. Le bon traitement est celui qui correspond à votre profil, à vos objectifs et à votre engagement dans la durée.
Au final, la décision se prend en consultation spécialisée : évaluation d’éligibilité, information claire sur bénéfices et risques, plan personnalisé et calendrier de suivi. Consultez votre médecin ou une équipe spécialisée pour définir la stratégie la plus sûre et la plus efficace, et transformez cette démarche en chemin durable vers une santé métabolique meilleure.
Cet article est actualisé régulièrement. Retrouvez nos dernières ressources et actualités chirurgicales ici.
DISCLAIMER ÉDUCATIF
Ces réponses sont basées sur des sources fiables et récentes, notamment des recommandations HAS et des revues médicales. En cas de symptôme évocateur, un avis médical est indispensable pour un diagnostic personnalisé et sécurisé. Les informations présentées dans cet article sont à visée éducatif et s’appuient sur les données scientifiques récentes et les recommandations institutionnelles. Elles ne sauraient remplacer l’avis personnalisé d’un professionnel de santé qualifié. Pour toute question médicale individuelle, veuillez consulter votre médecin ou chirurgien.
SOURCES CITÉES
- PubMed: https://pubmed.ncbi.nlm.nih.gov
- HAS (Haute Autorité de Santé): https://www.has-sante.fr
- SFAR (Société Française d’Anesthésie et de Réanimation): https://www.sfar.org
- Revues médicales spécialisées