Appendicite symptômes : urgence, diagnostic précoce et chirurgie mini‑invasive est un sujet essentiel. L’appendicite est l’une des urgences chirurgicales les plus fréquentes. Reconnaître rapidement les symptômes caractéristiques, en particulier une douleur abdominale aiguë migrante vers la fosse iliaque droite, souvent associée à des nausées et une fièvre modérée conditionne le pronostic et limite les complications sévères comme la péritonite, l’abcès appendiculaire ou le sepsis. En pratique clinique, chaque heure compte pour enclencher un parcours de soins efficient et sécurisé.
Selon les données cliniques actualisées et les recommandations des grandes sociétés savantes, un diagnostic précoce s’appuie sur une clinique structurée, des biomarqueurs inflammatoires et une imagerie adaptée à l’âge et au contexte (échographie ou scanner), avec un bénéfice démontré en termes de sécurité et de délais de prise en charge. Ces principes, détaillés dans les lignes directrices internationales publiées par les organisations de référence, permettent de réduire significativement la morbidité postopératoire.
Appendicite symptômes : urgence, diagnostic précoce et chirurgie mini‑invasive — Sur le plan physiopathologique
L’inflammation de l’appendice résulte le plus souvent d’une obstruction luminale (fécalithe, hyperplasie lymphoïde, corps étranger), entraînant prolifération bactérienne, hyperpression, ischémie puis infection. Cette cascade explique la cinétique de la douleur (péri-ombilicale puis localisée en fosse iliaque droite) et la réponse inflammatoire (fièvre, nausées, anorexie, parfois troubles du transit). La présence de défense ou contracture abdominale évoque une irritation péritonéale et doit alerter.
L’appendicite correspond à une inflammation aiguë de l’appendice vermiforme, situé en fosse iliaque droite. Sur le plan fonctionnel, l’appendice humain est aujourd’hui considéré comme un site immunologique participant au maintien du microbiote, agissant comme réservoir de bactéries commensales au sein de biofilms muqueux, en particulier chez l’adulte jeune. Ces éléments physiopathologiques justifient l’exigence d’un diagnostic précoce, afin de prévenir l’évolution vers l’abcès appendiculaire ou la péritonite.
Variabilité clinique selon le profil du patient
Le tableau peut être moins typique chez l’enfant, la personne âgée et la femme enceinte, avec un risque de retard diagnostique. D’où l’importance d’un diagnostic rigoureux combinant examen clinique, biologie (syndrome inflammatoire) et imagerie ciblée.
- Chez l’enfant : symptômes parfois atypiques (fièvre isolée, diarrhée, irritabilité), abdomen difficile à examiner. L’échographie est recommandée en première intention pour limiter l’irradiation.
- Chez la personne âgée : tableau souvent fruste, diagnostic plus tardif, risque accru de perforation et de complications septiques. Un seuil d’imagerie plus bas est recommandé.
- Chez la femme enceinte : déplacement de l’appendice lié à la gravidité et douleurs moins typiques. L’échographie et l’IRM sont privilégiées pour le diagnostic, en réduisant l’exposition aux rayonnements.
Ces nuances cliniques expliquent le risque de retard diagnostique dans les âges extrêmes et la grossesse, d’où l’importance d’un parcours standardisé et d’un recours précoce à l’imagerie non irradiante quand cela est pertinent.
Évolutions récentes de la prise en charge
Les progrès récents ont transformé la prise en charge : l’appendicectomie par laparoscopie (coelioscopie) est devenue le standard, avec des bénéfices démontrés en termes de douleur post-opératoire, de récupération accélérée, de réduction du risque infectieux et d’esthétique cicatricielle. Associée à des protocoles modernes de réhabilitation améliorée (analgésie multimodale, mobilisation précoce, possibilité d’ambulatoire), elle optimise l’issue clinique tout en raccourcissant l’hospitalisation.
Points clés à retenir avant d’aller plus loin
- Symptômes caractéristiques : douleur péri-ombilicale migrante vers la fosse iliaque droite, fièvre modérée, nausées et vomissements, anorexie, possible défense abdominale.
- Douleur localisée : continue, croissante, majorée par la toux, la marche ou la palpation.
- Diagnostic fondé sur : examen clinique + biologie + imagerie (échographie ciblée, scanner TDM en référence) pour confirmer et stratifier la gravité.
- Traitement de référence : appendicectomie laparoscopique, moins douloureux, récupération rapide, moindre morbidité.
- Urgence de la prise en charge : en cas de retard, risque de péritonite, abcès, occlusion intestinale et sepsis.

Ce que vous allez apprendre
- Définition, causes et mécanismes de l’appendicite (du fécalithe à l’infection).
- Comment reconnaître les présentations typiques et atypiques selon l’âge et la grossesse.
- Les étapes du diagnostic fondé sur l’examen, la biologie et l’imagerie de référence.
- Les atouts de la chirurgie mini-invasive et de la prise en charge ambulatoire/ERAS.
- Les signaux d’alarme à ne pas négliger et les enjeux de la surveillance post-opératoire.
Reconnaître les symptômes de l’appendicite pour un diagnostic précoce et une prise en charge efficace
L’appendicite est une urgence abdominale fréquente dont la reconnaissance précoce des symptômes conditionne le pronostic en limitant la perforation, la péritonite et la morbidité postopératoire. Selon les données publiées dans les bases de référence telles que PubMed et les recommandations de la World Society of Emergency Surgery (WSES), un diagnostic rapide s’appuie sur une clinique structurée, des biomarqueurs inflammatoires et une imagerie adaptée à l’âge et au contexte.
Présentation clinique typique
La présentation la plus évocatrice associe :
- Douleur abdominale aiguë initialement péri-ombilicale, puis migrante et localisée en fosse iliaque droite, souvent majorée par la toux, la marche ou la palpation et s’accompagnant d’une défense musculaire.
- Signes généraux : anorexie, nausées et vomissements, fièvre modérée (environ 37,5–38,5 °C), avec syndrome inflammatoire biologique (leucocytose, CRP élevée).
- Scores validés : la constellation clinique est captée par des outils d’aide à la décision comme le score Alvarado, intégrant migration de la douleur, hyperesthésie en fosse iliaque droite, fièvre et leucocytose pour estimer la probabilité pré-test.
La signification diagnostique de ces symptômes est renforcée par l’évaluation probabiliste : plus la triade douleur migrante + sensibilité en fosse iliaque droite + marqueurs inflammatoires est présente, plus la probabilité d’appendicite augmente, guidant le recours à l’imagerie. Les données cliniques détaillées sont accessibles via PubMed.
Quand suspecter une appendicite et réagir sans délai
Une appendicite doit être suspectée devant :
- Une douleur intense, persistante et localisée en fosse iliaque droite, surtout si elle a migré à partir de la région péri-ombilicale.
- L’association de fièvre, pertes d’appétit, nausées et vomissements, et hyperesthésie au point de McBurney.
La réaction immédiate conseillée est une consultation médicale rapide pour examen clinique, bilans sanguins et imagerie, car un diagnostic précoce diminue le risque de perforation, d’abcès intra-abdominal et de sepsis, et raccourcit la durée d’hospitalisation. Cette démarche d’orientation rapide est cohérente avec les principes d’information en santé de la Haute Autorité de Santé (HAS), privilégiant une décision éclairée et sécurisée pour le patient.
Appendicite : diagnostic clinique, biologie et imagerie
Le diagnostic combine trois piliers complémentaires selon les recommandations des organisations de santé internationales.

Examen clinique structuré
L’examen clinique systématique comprend palpation abdominale, recherche de défense et signes associés. Les manœuvres de provocation (Rovsing, McBurney) permettent de localiser précisément l’inflammation.
Biologie : marqueurs inflammatoires
Les analyses sanguines documentent le syndrome inflammatoire via la NFS (numération formule sanguine) et la CRP (protéine C réactive). Utilisés conjointement à la clinique, ces marqueurs augmentent la probabilité diagnostique sans être spécifiques de l’appendicite.
Imagerie : échographie et scanner
L’imagerie médicale joue un rôle décisif. Selon les données actualisées disponibles sur PubMed, deux modalités principales sont utilisées selon le contexte clinique :
| Modalité | Recommandation | Performances | Avantages | Limites |
|---|---|---|---|---|
| Échographie abdominale | 1re intention chez l’enfant et la femme enceinte; utile en première ligne chez l’adulte jeune | Sensibilité et spécificité variables (opérateur-dépendant), souvent élevées chez l’enfant avec technique de compression graduée | Non irradiante; accessible au lit du patient | Visualisation limitée si obésité/gaz; résultats indéterminés possibles |
| Scanner (TDM) | Référence en cas de doute clinique ou échographie non contributive; standard chez l’adulte | Sensibilité et spécificité > 90% en contexte d’urgence | Haute précision; évalue complications (abcès, plastron) | Irradiation; contraste parfois contre-indiqué |
Un algorithme progressif « échographie d’abord » suivi d’un scanner si nécessaire permet de limiter l’irradiation tout en conservant une excellente précision diagnostique. Cette approche graduée est soutenue par les lignes directrices internationales de chirurgie d’urgence publiées par WSES.
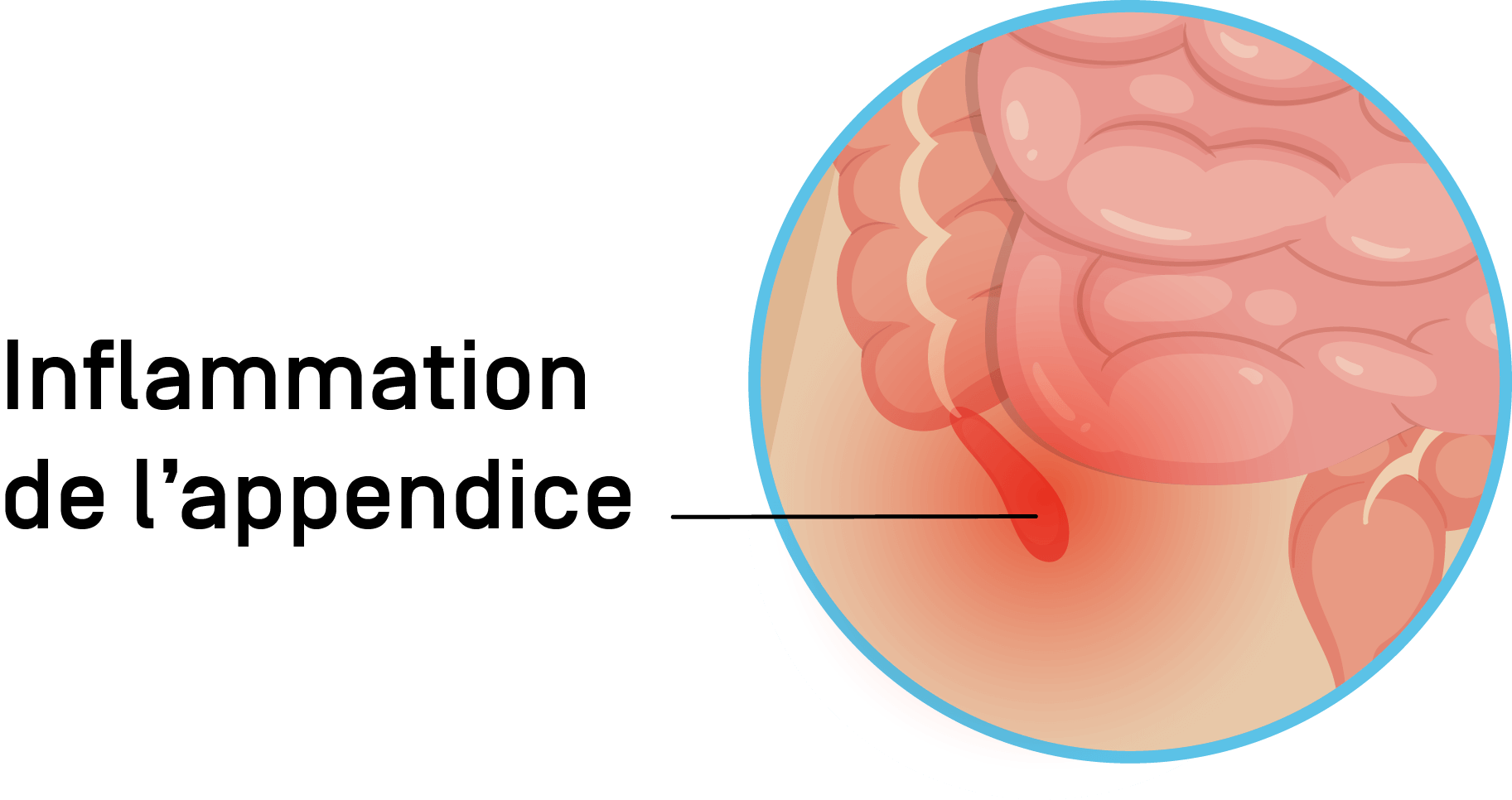
Impact du diagnostic précoce
La précocité diagnostique réduit significativement le risque de perforation, d’abcès et de péritonite, et facilite une appendicectomie plus simple, avec moins de complications et des séjours plus courts. À l’échelle populationnelle, l’amélioration de la filière « symptômes évocateurs → imagerie adaptée → décision thérapeutique » s’accompagne d’une baisse de la morbidité post-opératoire et d’un recours moindre à la chirurgie en urgence de nuit.
Appendicectomie par laparoscopie : bases, bénéfices et alternatives
Technique de référence en chirurgie mini-invasive
Sur le plan thérapeutique, l’appendicectomie par laparoscopie est devenue la technique de référence dans la majorité des cas : ablation de l’appendice par petites incisions, caméra et instruments dédiés, généralement en moins d’une heure selon l’expérience des équipes. Selon les données disponibles via Cochrane Reviews, par rapport à la chirurgie ouverte, les revues systématiques montrent une douleur post-opératoire réduite, une récupération fonctionnelle plus rapide, moins d’infections de site opératoire et des cicatrices plus discrètes.
Ces bénéfices expliquent l’essor de la prise en charge ambulatoire sélectionnée après appendicectomie laparoscopique non compliquée, sous protocoles sécurisés, avec des taux de réadmission faibles rapportés par plusieurs études récentes accessibles via PubMed. Cette dynamique s’inscrit dans les programmes de récupération améliorée après chirurgie (ERAS/RAC), qui standardisent l’analgésie multimodale, la mobilisation précoce et la réévaluation structurée.
Alternatives thérapeutiques et décision partagée
Dans l’appendicite non compliquée, deux approches coexistent : l’appendicectomie d’emblée et l’antibiothérapie seule, avec décision partagée en fonction des préférences et du contexte clinique. Les essais cliniques majeurs publiés dans les revues médicales prestigieuses montrent qu’un traitement initial par antibiotiques peut éviter la chirurgie chez une majorité de patients, mais avec un risque de récidive d’environ 39 % à 5 ans, amenant souvent à une appendicectomie secondaire (voir données APPAC).
L’essai américain CODA (accessible via NEJM) a confirmé qu’à 90 jours, environ 30 % des patients traités par antibiotiques seront finalement opérés, avec une fréquence d’échecs plus élevée en cas d’appendicolithe. Cette information équilibrée permet au patient une décision éclairée sur les bénéfices et risques de chaque option.
Gestion des formes compliquées
Dans les formes compliquées (péritonite localisée ou abcès), la laparoscopie permet le lavage, le drainage et l’appendicectomie, avec un profil de récupération favorable lorsqu’elle est réalisée par des équipes entraînées. La chirurgie ouverte conserve une place lorsque l’état hémodynamique, l’anatomie ou les ressources ne permettent pas la coelioscopie, conformément aux principes de sécurité en chirurgie publiés par l’OMS.
Réduction des complications : antibiothérapie et contrôle septique
Stratégie post-opératoire optimisée
Après appendicectomie pour forme non compliquée, une antibiothérapie post-opératoire n’est généralement pas indiquée selon les recommandations de WSES, ce qui réduit l’exposition inutile aux antibiotiques et le risque de résistances. En cas de forme compliquée avec foyer intra-abdominal contrôlé, des durées courtes d’antibiothérapie (environ 3–5 jours) sont aussi efficaces que des durées prolongées pour prévenir les complications infectieuses, comme montré par l’essai STOP-IT.
Cette approche raisonnée s’inscrit dans une politique d’antibiostewardship soutenue au niveau international par l’OMS afin de combattre l’antibiorésistance.
Après l’appendicite : récupération accélérée et ambulatoire

Protocoles modernes de récupération (ERAS)
Les protocoles de récupération améliorée après chirurgie (ERAS) transposés à la chirurgie d’urgence promeuvent l’analgésie multimodale économe en opioïdes, la réalimentation précoce et la déambulation rapide. Selon les revues systématiques publiées (voir ERAS en urgence), cela réduit la durée de séjour sans augmenter les complications.
La faisabilité d’une prise en charge ambulatoire après appendicectomie laparoscopique, chez des patients sélectionnés et avec des critères de sortie standardisés, est rapportée avec des taux de réadmission faibles. Ces trajectoires s’alignent avec la politique de pertinence et de développement de la chirurgie ambulatoire portée en France selon la HAS.
Suivi post-opératoire structuré
Le suivi post-opératoire s’appuie sur des critères cliniques simples : reprise du transit, douleur contrôlée par antalgiques de palier 1–2, apyrexie, et absence de signes d’infection de paroi ou de collection, avec réévaluation rapide en cas de fièvre, vomissements persistants ou réapparition d’une douleur des fosses iliaques.
Des outils de télésurveillance et d’auto-surveillance structurée montrent un potentiel pour détecter précocement les complications et réduire les consultations non programmées. Ces innovations, documentées dans la littérature récente (voir Télésuivi post-op), nécessitent une validation externe et un cadre sécurisé de protection des données.
Points de vigilance organisationnels et éthiques
Information loyale et décision partagée
Les données cliniques issues des essais APPAC et CODA imposent une information loyale sur les alternatives thérapeutiques, le risque de récidive sous antibiotiques et les conséquences fonctionnelles à moyen terme, dans une discussion documentée et traçable. Cette approche respecte les principes éthiques de la médecine moderne.
Qualité et sécurité en chirurgie
La mise en œuvre de check-lists opératoires, de politiques d’antibiothérapie courte et d’itinéraires cliniques standardisés s’inscrit dans les recommandations internationales de sécurité en chirurgie publiées par l’OMS.
Continuité ville-hôpital
L’alignement des messages d’auto-surveillance et des seuils de réévaluation avec les référentiels nationaux de la HAS améliore la pertinence des soins et la fluidité du parcours.
Foire aux questions
Quels sont les symptômes typiques de l’appendicite à connaître ?
Les symptômes caractéristiques de l’appendicite débutent généralement par une douleur abdominale diffuse autour du nombril, qui devient ensuite plus localisée dans la fosse iliaque droite (bas-ventre droit). Cette douleur est continue, s’aggrave progressivement, et s’intensifie lors de la toux, la marche ou la pression abdominale. On observe souvent une fièvre modérée (37,5°C à 38,5°C), des nausées, des vomissements et une perte d’appétit. Il est important de noter que ces signes peuvent varier en fonction de l’âge et de certains états, notamment chez l’enfant, la femme enceinte ou la personne âgée, où les symptômes sont parfois moins typiques.
Pourquoi est-il important de suspecter rapidement une appendicite ?
La reconnaissance précoce des signes d’appendicite permet de limiter le risque de complications graves telles que la péritonite (infection étendue du ventre) ou les abcès appendiculaires. Plus le diagnostic est rapide, plus la prise en charge chirurgicale peut être réalisée à temps, réduisant ainsi la douleur, la durée d’hospitalisation et la morbidité. En cas de douleur abdominale intense et localisée, accompagnée de fièvre ou de vomissements, il est crucial de consulter sans délai un professionnel de santé.
Comment se fait le diagnostic de l’appendicite ?
Le diagnostic repose d’abord sur un examen clinique minutieux comprenant la palpation de l’abdomen pour détecter des signes spécifiques d’inflammation. Des analyses sanguines sont réalisées pour rechercher un syndrome inflammatoire. L’imagerie médicale joue un rôle clé : l’échographie abdominale est privilégiée chez l’enfant et la femme enceinte, tandis que le scanner abdomino-pelvien est la méthode de référence pour confirmer le diagnostic et évaluer l’étendue de l’infection. Ces étapes sont conformes aux recommandations des sociétés savantes et garantissent un diagnostic fiable.
Qu’est-ce que l’appendicectomie par laparoscopie et quels en sont les avantages ?
L’appendicectomie laparoscopique est, aujourd’hui, la technique chirurgicale la plus utilisée pour traiter l’appendicite. Elle consiste à retirer l’appendice par de petites incisions à l’aide d’une caméra et d’instruments spécialisés. Ses avantages majeurs comprennent une douleur postopératoire moindre, une cicatrisation plus discrète et une récupération plus rapide, avec souvent un séjour hospitalier limité à 24-48 heures. Cette chirurgie mini-invasive réduit les risques infectieux par rapport à une approche ouverte classique.
Quels sont les risques si l’appendicite n’est pas traitée rapidement ?
Sans traitement rapide, l’appendicite peut évoluer vers des complications graves comme la péritonite, qui correspond à une infection généralisée de la cavité abdominale, ou la formation d’abcès. Cela peut entraîner une infection grave, un choc septique, voire mettre en jeu le pronostic vital. Un retard de prise en charge est également associé à une augmentation de la durée d’hospitalisation et à des suites opératoires plus difficiles.
Que faut-il prévoir avant une appendicectomie laparoscopique ?
Avant l’intervention, il est nécessaire de suivre une période de jeûne strict prescrite par l’équipe médicale. Le patient doit informer le chirurgien de ses antécédents médicaux, allergies, et traitements en cours. Des consignes pratiques sont données, telles que la réalisation de toilettes antiseptiques, le retrait des bijoux ou piercings, et le port de vêtements adaptés. Ces mesures assurent une intervention plus sûre et une meilleure récupération.
La prise en charge post-opératoire a-t-elle évolué récemment ?
Oui, les protocoles modernes favorisent une gestion multimodale de la douleur adaptée à chaque patient, permettant un retour plus rapide à l’autonomie. De plus en plus, la chirurgie de l’appendicite se fait en ambulatoire ou avec une sortie précoce, réduisant ainsi l’impact sur la vie quotidienne. Une surveillance post-opératoire attentive est mise en place pour détecter précocement toute complication, avec des contrôles cliniques et parfois biologiques, notamment chez les patients à risque.
Peut-on prévenir l’appendicite ?
À ce jour, il n’existe pas de mesure pleinement validée pour prévenir l’appendicite, car elle survient généralement à la suite d’une obstruction accidentelle de l’appendice. Cependant, une consultation médicale rapide dès l’apparition des symptômes peut prévenir les complications. Il est conseillé de ne pas ignorer les douleurs abdominales persistantes et d’avoir une évaluation médicale appropriée, car le diagnostic précoce est la meilleure prévention contre les issues graves.
Quand faut-il consulter en urgence pour l’appendicite ?
Il faut consulter en urgence dès l’apparition d’une douleur abdominale intense et localisée en fosse iliaque droite, surtout si elle s’accompagne de fièvre, vomissements, perte d’appétit ou nausées. Toute aggravation rapide de la douleur, une contracture abdominale ou un état général altéré doivent aussi conduire à une prise en charge immédiate dans un service d’urgences. Le diagnostic et traitement précoces sont essentiels pour éviter les complications.
Comment choisir un praticien pour une chirurgie de l’appendicite ?
Il est recommandé de s’adresser à un chirurgien qualifié en chirurgie digestive, exerçant dans un établissement reconnu, idéalement équipé pour la chirurgie laparoscopique et disposant d’un service d’urgences. La prise en charge doit respecter les protocoles validés par les sociétés savantes françaises et les recommandations de la Haute Autorité de Santé. N’hésitez pas à demander des informations sur l’expérience du chirurgien et le suivi post-opératoire proposé.
Conclusion
Reconnaître tôt les symptômes de l’appendicite et obtenir un diagnostic précis change le pronostic. Les données sont claires : plus l’évaluation est rapide, plus le traitement est efficace et moins les complications surviennent.
Grâce aux avancées de l’imagerie et à l’appendicectomie par laparoscopie, la prise en charge est aujourd’hui plus sûre et moins invasive : douleur post-opératoire réduite, récupération accélérée, cicatrices discrètes, avec un retour à domicile facilité par des protocoles analgésiques et un suivi adapté.
Au moindre doute : douleur en fosse iliaque droite, fièvre, nausées ou vomissements, n’attendez pas. Consultez sans délai pour un examen clinique, des analyses ciblées et l’imagerie appropriée.
Pour approfondir votre compréhension et bénéficier d’une prise en charge optimale, consultez un chirurgien qualifié en chirurgie digestive qui saura adapter les recommandations à votre situation individuelle. En cas de symptômes évocateurs d’appendicite, n’attendez pas : une consultation médicale rapide conditionne le pronostic et permet d’éviter les complications graves. Agir vite, c’est garantir un rétablissement plus rapide et serein.
Cet article est actualisé régulièrement. Retrouvez nos dernières ressources et actualités chirurgicales ici.
DISCLAIMER ÉDUCATIF
Ces réponses sont basées sur des sources fiables et récentes, notamment des recommandations HAS et des revues médicales. En cas de symptôme évocateur, un avis médical est indispensable pour un diagnostic personnalisé et sécurisé. Les informations présentées dans cet article sont à visée éducatif et s’appuient sur les données scientifiques récentes et les recommandations institutionnelles. Elles ne sauraient remplacer l’avis personnalisé d’un professionnel de santé qualifié. Pour toute question médicale individuelle, veuillez consulter votre médecin ou chirurgien.
SOURCES CITÉES
- PubMed: https://pubmed.ncbi.nlm.nih.gov
- HAS (Haute Autorité de Santé): https://www.has-sante.fr
- SFAR (Société Française d’Anesthésie et de Réanimation): https://www.sfar.org
- Revues médicales spécialisées